Мастоидит — воспаление части височной кости, которая располагается за ушной раковиной. Её называют сосцевидным отростком.
У сосцевидного отростка ячеистая структура с большими полостями (ячейками), которые содержат воздух. Они участвуют в резонансе и рассеивании звуков, которые слышит человек.
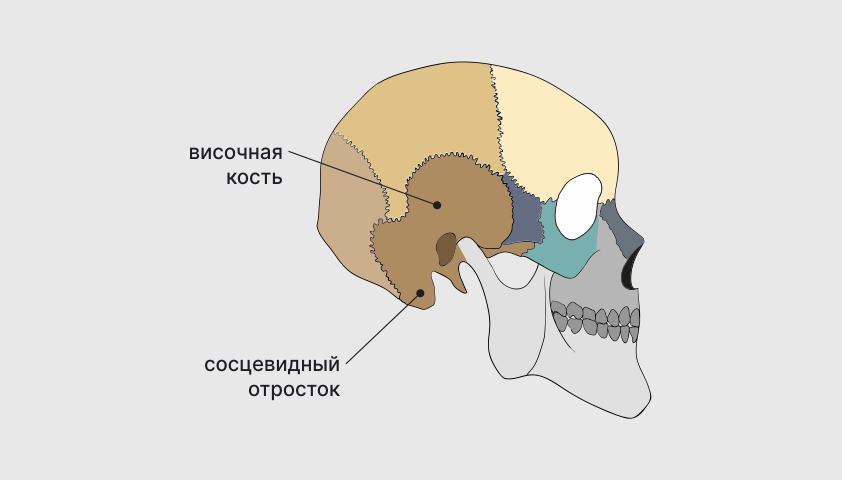
Сосцевидный отросток располагается за ушной раковиной, в самом низу височной кости черепа
Ячейки сосцевидного отростка выстланы слизистой оболочкой и сообщаются с барабанной полостью среднего уха, потому инфекция при отите — воспалении слизистой оболочки слуховых проходов — может распространиться и на кость. Мастоидит часто развивается у детей от 1 года до 7 лет (самый распространённый возраст пациентов — до 2 лет), так как они восприимчивы к ушным инфекциям и часто болеют отитом.
Долгое время мастоидит был одной из частых причин детской смертности. До появления антибиотиков около четверти случаев среднего отита заканчивались мастоидитом с тяжёлыми внутричерепными осложнениями. В наше время благодаря антибиотикам, эффективному лечению ушных инфекций и развитию хирургии мастоидит встречается не так часто и в большинстве случаев успешно лечится.
У взрослых заболевание встречается реже: их кости черепа уже сформированы и развиты, а предрасположенность к ушным инфекциям гораздо ниже, чем у маленьких детей.
Виды мастоидита
Как и большинство воспалительных заболеваний, мастоидит бывает острым и хроническим. В первом случае симптомы воспаления очень яркие и заметные, во втором — менее выраженные, но сохраняющиеся неделями или месяцами. Периодически возможны улучшения, но за ними снова приходит обострение.
Также мастоидит бывает первичным и вторичным. Первичный мастоидит может быть связан с непосредственной травмой сосцевидного отростка или прямым попаданием инфекции в кость. Также к первичному мастоидиту могут привести специфические инфекции (например, туберкулёз) или синдром Лемьера — образование гнойных очагов в области головы и шеи с последующим распространением инфекции через кровь в другие части тела.
Вторичный мастоидит — это последствие воспаления среднего уха (среднего отита).
По течению различают две основные фазы мастоидита:
- экссудативная — продолжается в течение первых 10 дней с момента начала болезни. Из-за воспаления слизистой оболочки ячейки сосцевидного отростка закрываются, а его сообщение со средним ухом нарушается. В таком изолированном пространстве инфекция начинает активно развиваться и формируется гной;
- пролиферативно-альтеративная — начинается на 7–10-й день (у детей часто раньше). Инфекционный процесс приводит к разрушению костных перегородок между ячейками сосцевидного отростка и появлению больших полостей с гноем.
По причине возникновения мастоидит делится на три типа:
- отогенный — развивается из-за среднего отита;
- гематогенный — довольно редкий вариант, встречается при распространении инфекции из других органов через кровь (сепсис);
- травматический — связан с черепно-мозговой травмой, переломом сосцевидного отростка, глубоким ранением в заушную область.
Также выделяют атипичные формы, которые развиваются как осложнение мастоидита:
- мастоидит Орлеанского — гной распространяется на шею с наружной стороны мышцы, в результате чего формируется абсцесс;
- мастоидит Бецольда — гной распространяется на боковую поверхность шеи под мышцы с формированием абсцесса;
- мастоидит Муре — гной распространяется по шее в сторону позвоночника или грудной полости;
- петрозит — гной распространяется в височную кость;
- мастоидит Чителли — гной распространяется назад, в сторону затылка;
- зигоматицит — гной проникает в скуловой отросток височной кости.
Причины мастоидита
Первичный мастоидит развивается из-за травмы сосцевидного отростка, например при переломе его ячеек от удара. Сломанные костные стенки образуют множество мелких осколков. Развивается воспаление. Кровоизлияние в ячейки сосцевидного отростка создаёт благоприятные условия для развития бактериальной инфекции, которая продолжает разрушать костные отломки и уцелевшие ячейки.
Причиной самого распространённого варианта мастоидита — вторичного — становится инфекция, которая провоцирует средний отит. При длительном течении отита отток гноя может нарушиться. Тогда возбудитель болезни попадает в ячейки сосцевидного отростка и провоцирует вторичный очаг воспаления.
Возбудителем инфекции могут быть различные стрептококки (например, гемолитический), стафилококки и другие бактерии — микроорганизмы, которые могут вызвать гнойный отит. Некоторые из них, например пневмококк, отличаются особой остеофильностью — способностью поражать и разрушать костную ткань сосцевидного отростка.
Однако не во всех случаях гнойный отит переходит в мастоидит. Помимо инфекции, к болезни приводит и сочетание предрасполагающих факторов. У детей это преимущественно анатомические особенности и слабая иммунная система.
Сосцевидный отросток полностью развивается только к 3-му году жизни ребёнка. Слуховые проходы у детей тоже не сформированы окончательно — они шире и прямее, чем у взрослых. Поэтому микробы с лёгкостью попадают на оболочки внутренней части уха и заселяют её.
Также важно учесть, что иммунная система у детей незрелая и хуже защищает их от инфекций. А значит, они в целом подвержены различным заболеваниям — кишечным, респираторным и ушным.
Все эти факторы делают детей наиболее подверженными развитию мастоидита. Однако у взрослых такое заболевание тоже встречается. О предрасположенности к нему может говорить тип строения сосцевидного отростка.
При пневматическом типе сосцевидный отросток пористый, с большим количеством ячеек, которые отделяются друг от друга тонкой костной перегородкой. Распространение инфекции в таких условиях происходит очень быстро, а при присоединении гнойного процесса ячейки разрушаются, образуя большую гнойную полость.
Диплоитическое строение сосцевидного отростка отличается меньшим количеством полостей, потому распространение инфекции идёт значительно медленнее.
Самый безопасный вариант строения сосцевидного отростка — склерозированный. В нём ячеек практически нет, а имеющиеся — небольшие. Мастоидит в таком случае протекает смазанно и локализуется преимущественно в антруме — одной большой ячейке, которая есть в сосцевидных отростках всех типов.
Симптомы мастоидита
Поскольку от мастоидита чаще всего страдают маленькие дети в возрасте 1–2 лет, чётко сообщить о симптомах и источнике неприятных ощущений они не могут. Родители таких детей отмечают, что ребёнок становится капризным, раздражительным, вялым. Также он может трогать ухо, не позволяя прикасаться к нему, или не класть голову набок той стороной, с которой развилось воспаление.
Дети старшего возраста и взрослые могут отмечать пульсацию и сильную боль в ухе и за ним, которая отдаёт в висок, глаз, челюсть, зубы или затылок. Также наблюдается боль при касании ушной раковины и области за ней, шумы и нарушения слуха, головная боль и общее плохое самочувствие. Температура тела из-за воспаления повышается до 38–39 °С.
Поскольку обычно мастоидит развивается на фоне длительного гнойного среднего отита (3–4 недели), боль в ухе и плохое самочувствие может не привлекать должного внимания.
Самый яркий признак мастоидита, который можно заметить при осмотре головы, — кожа за больным ухом краснеет, отекает и воспаляется, заушная складка разглаживается, а сама ушная раковина немного оттопыривается в сторону.

Основные симптомы мастоидита — покраснение за ухом, оттопыривание ушной раковины и гнойные выделения из слухового прохода
Мастоидит может развиваться медленно — в таком случае видимые признаки будут отсутствовать. Поставить диагноз сможет только врач после тщательного осмотра.
Основные симптомы мастоидита:
- боль в ухе;
- боль в заушной области, отёк и покраснение кожи;
- смещение ушной раковины — она оттопыривается в сторону;
- повышение температуры до 38–39 °С;
- ухудшение слуха, шумы;
- общая интоксикация: слабость, головная боль.
Осложнения мастоидита
Поскольку сосцевидный отросток — это часть височной кости черепа, его воспаление и разрушение может привести к тяжёлым осложнениям. Например, абсцессу верхней челюсти или остеомиелиту (нагноению) височной кости. Также инфекция может распространиться во внутреннее ухо и вызвать его воспаление (лабиринтит). В некоторых случаях наблюдается частичная или полная потеря слуха.
Также осложнением может стать неврит (воспаление) лицевого нерва, который отвечает за мимику.
Если гной прорывается в полость черепа, вероятно развитие менингита или менингоэнцефалита — воспаления мозга и его оболочек. Эти заболевания очень опасны из-за тяжёлого течения: они влияют на центральную нервную систему, проявляются нарушениями сознания, судорогами, параличом и могут привести к смерти.
При распространении инфекции на скуловую кость возможно воспаление глазницы и глазного яблока — их нагноение может привести к сильной боли, нарушению зрения или даже функциональной гибели и потере глаза.
В некоторых случаях, например при иммунодефиците, мастоидит может спровоцировать сепсис — заражение крови, при котором возбудитель инфекции распространяется по всему организму.
К какому врачу обращаться при мастоидите
Диагностикой мастоидита занимается врач-отоларинголог (лор).
Прежде всего, он спросит о симптомах заболевания — боли, её локализации, гнойных выделениях из слухового прохода. Если у пациента ранее наблюдались симптомы среднего отита (боль внутри уха, нарушения слуха, температура, слабость), врач поинтересуется их давностью.
Затем специалист проведёт осмотр ушной раковины и слухового прохода с помощью специального прибора — отоскопа. Он позволит оценить состояние внутренних оболочек уха и барабанной перепонки.
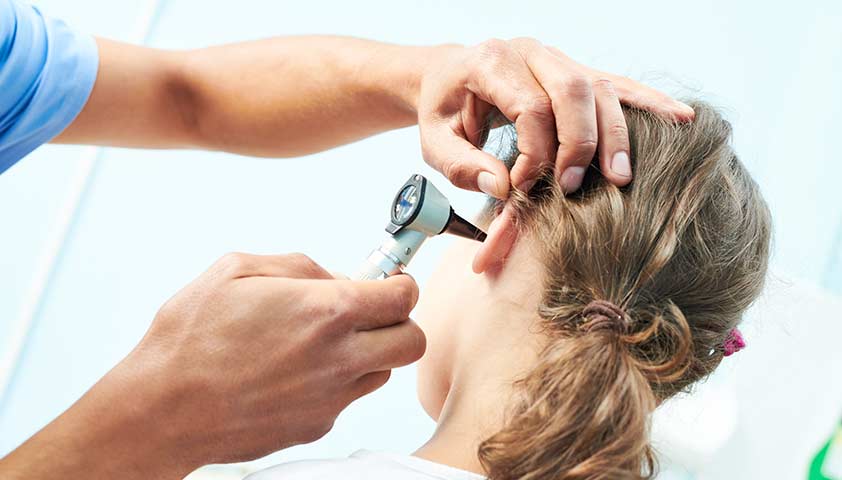
С помощью отоскопии врач может оценить состояние наружного слухового прохода и осмотреть барабанную перепонку
При отоскопии врач может обнаружить большое количество желтоватого или зеленоватого гноя, а также воспаление или перфорацию (разрыв) барабанной перепонки, нависание задне-верхней стенки слухового прохода.
После проверки слуха при мастоидите обнаруживается нарушение слуха со стороны воспаления (тугоухость). При осмотре врач также оценивает положение ушной раковины (при мастоидите она оттопыривается) и состояние заушной области. Там, в зависимости от фазы заболевания, может быть отёк и покраснение.
Для оценки распространённости воспаления и исключения его миграции в область внутреннего уха специалист может назначить проверку вестибулярной функции. Нарушение координации движений, головокружения и потеря равновесия могут говорить о развившемся лабиринтите.
Лабораторная диагностика
Для диагностики общего состояния и подтверждения воспалительного процесса врач может назначить общий анализ мочи и клинический анализ крови с маркерами воспаления — скоростью оседания эритроцитов (СОЭ) и С-реактивным белком (СРБ). Чаще всего при мастоидите анализ показывает повышение количества лейкоцитов, повышенные значения СОЭ и СРБ.
Также проводится анализ гнойного отделяемого из ушей на микрофлору.
Инструментальная диагностика
Для визуальной оценки состояния сосцевидного отростка и его ячеек врач назначает рентгенологическое исследование, а также компьютерную томографию височных костей для исключения их нагноения (остеомиелита). При подозрении на внутричерепные осложнения также назначается магнитно-резонансная томография.
Лечение
В терапии мастоидита есть два основных метода: консервативный и хирургический. Однако в обоих случаях лечение предполагает госпитализацию и наблюдение в стационаре — это связано с тем, что состояние пациента в любой момент может стремительно обостриться и ухудшиться.
Консервативная терапия допустима только для первой (экссудативной) фазы болезни. Она подразумевает внутривенное введение лекарств, которые уничтожают возбудителя инфекции (антибиотиков), а также их местное применение (в виде капель). Для снятия боли и снижения температуры назначают нестероидные противовоспалительные препараты. При тяжёлом течении назначают глюкокортикостероиды.
Основная цель консервативного лечения — остановить распространение воспалительного процесса, смягчить симптомы, уничтожить возбудителя мастоидита, предотвратить появление большого гнойного очага.
Дополнительно врачи могут провести парацентез — рассечение барабанной перепонки с последующей установкой дренажа для оттока гнойных выделений из среднего уха.
Полноценное хирургическое лечение назначается в случае, если консервативная терапия и парацентез не помогли или же мастоидит перешёл во вторую, пролиферативную, стадию, то есть началось гнойное расплавление костных перегородок между ячейками в сосцевидном отростке.
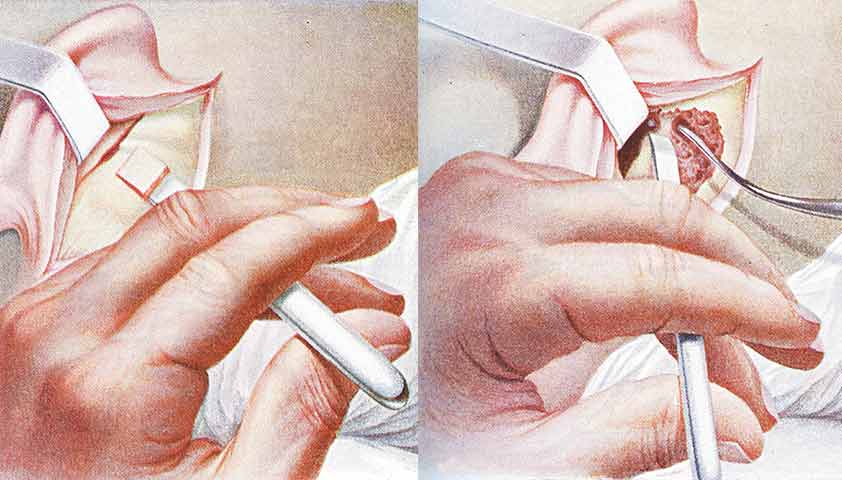
В таком случае проводят мастоидотомию — санирующую операцию, при которой удаляют гной из полостей сосцевидного отростка и те части кости, которые были повреждены инфекцией. Операция проводится под наркозом. В некоторых случаях, например, при высокой вероятности повторного воспаления, послеоперационная рана не зашивается — её ведут открытым способом, чтобы из полости свободно выходил гной.
Нажмите, чтобы увидеть.
При мастоидотомии хирург удаляет гной из ячеек сосцевидного отростка
Ведение пациентов в послеоперационном периоде требует постоянных перевязок с обезболиванием и промывания раны. Швы накладываются только после того, как гнойные выделения полностью прекращаются, а глубокие мягкие ткани начинают заживать самостоятельно.
Профилактика мастоидита и прогноз
Основной способ профилактики и предупреждения мастоидита — своевременное лечение ушных инфекций и отита. Поэтому при первых симптомах (ноющая или стреляющая боль в ухе, ухудшение самочувствия) важно как можно быстрее обратиться к врачу.
Он назначит специальные ушные капли, которые помогут уничтожить возбудителя инфекции и снять воспаление, а при необходимости проведёт санацию (чистку) уха или малоинвазивную операцию на барабанной перепонке для лучшего оттока гноя из среднего уха.
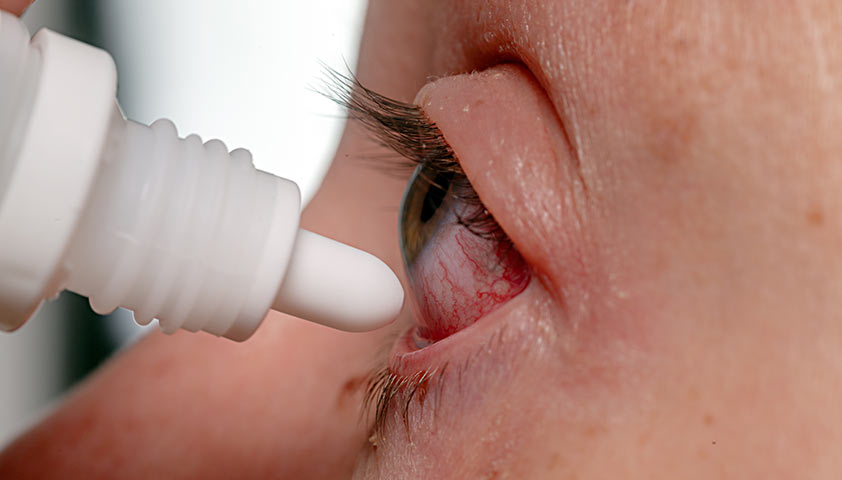
При отите врач назначает специальные ушные капли. Если их не применять, отит может перерасти в мастоидит
Лечить отит самостоятельно не следует: манипуляции, не согласованные с врачом, например прогревание уха, могут привести к ускоренному развитию болезни.
Также избежать развития отита и мастоидита могут прививки от пневмококковой инфекции. Детям важно проводить вакцинацию согласно Национальному календарю, одевать по погоде, рассказывать о правилах личной гигиены.
Чистку ушей и детям, и взрослым рекомендуется проводить только стерильными ватными палочками. При этом погружать её в слуховой проход не нужно — чистить можно только его наружное отверстие и саму ушную раковину. Более глубокой чисткой ушного прохода при необходимости должен заниматься только врач.
Прогноз мастоидита зависит от изначального состояния пациента, стадии заболевания, возбудителя инфекции, времени обращения за медицинской помощью и присутствия осложнений. Дать точный прогноз мастоидиа может только лечащий врач после диагностики и лечения.
Источники
- Мастоидит : клинические рекомендации / Минздрав РФ. 2016.
- Полякова С. Д., Некрасова Е. А., Батенева Н. Н. Комплексный подход к диагностике и лечению острых мастоидитов // Российская оториноларингология. 2012. № 3(58). С. 96–99.
- Полунин М. М., Иваненко А. М., Поляков А. А. Некоторые особенности клинического течения мастоидита у детей // Вестник оториноларингологии. 2014. № 6. С. 17–19.
- Егорова О. А., Тихонов В. Г., Каманин Е. И., Тарасов А. А. Острый средний отит, осложнённый мастоидитом, у ребёнка после перенесённой новой коронавирусной инфекции: клинический случай // Лечащий врач. 2021. № 10. С. 7–10.
- Laulajainen-Hongisto A., Jero J., Markkola A., Saat R., Aarnisalo A. A. Severe acute otitis media and acute mastoiditis in adults // J Int Adv Otol. 2016. Vol. 12(3). P. 224–230. doi: 10.5152/iao.2016.2620