Анемией называют состояние, когда в крови снижается содержание эритроцитов или гемоглобина.
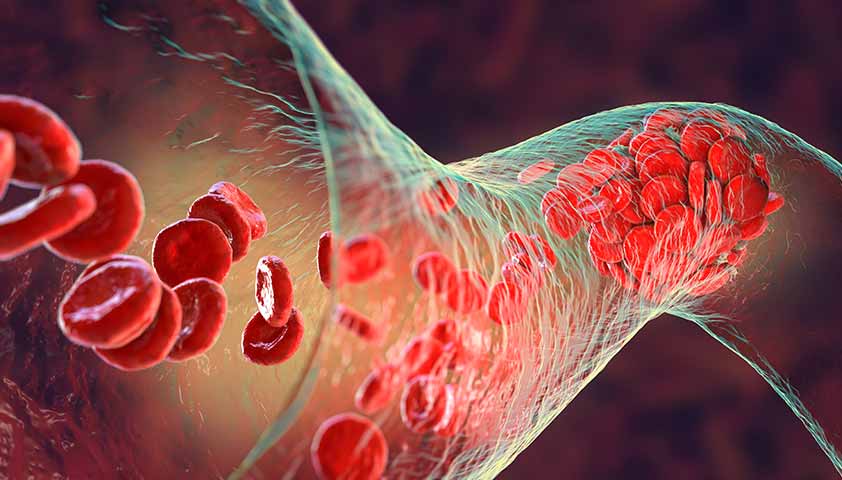
Эритроциты, или красные кровяные тельца, — самые многочисленные клетки крови. Их главная задача — доставлять кислород из лёгких к тканям
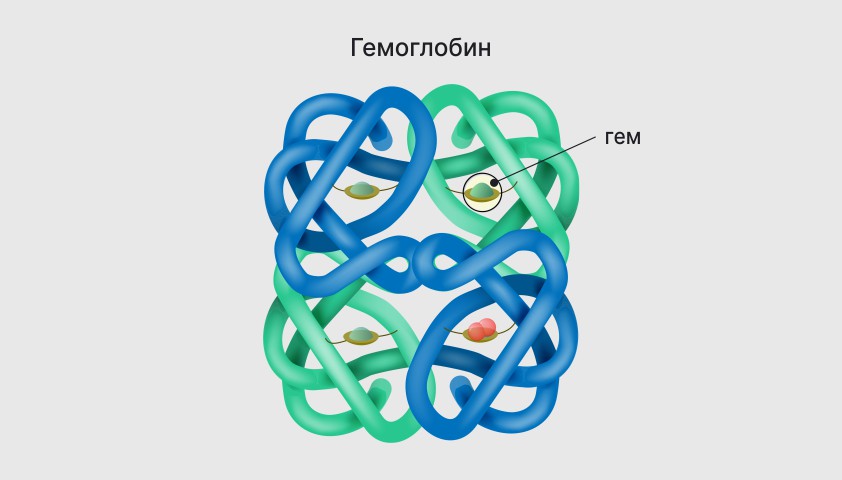
Эритроциты содержат гемоглобин — белок, который помогает им транспортировать кислород. Одна молекула гемоглобина может связать до четырёх молекул кислорода
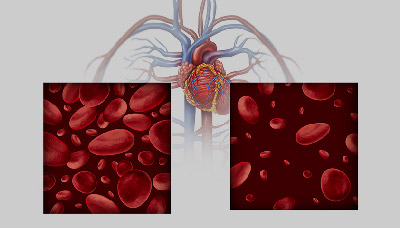
При анемии количество эритроцитов и гемоглобина в крови уменьшается, а организм недополучает кислорода (справа — нормальное состояние крови, слева — анемия)



При анемии ткани хуже снабжаются кислородом. Со временем развивается гипоксия — кислородное голодание организма.
Анемия при беременности
В период беременности происходит серьёзная перестройка организма женщины: увеличивается объём крови, возрастает потребность в некоторых витаминах и микроэлементах, изменяется гормональный баланс. Перестраивается и работа системы кроветворения будущей матери. Поэтому снижение концентрации эритроцитов в крови, то есть анемия, — очень частое состояние при беременности.
В то же время важно различать ложную, или физиологическую, анемию беременных и истинную, патологическую.
Физиологическая анемия связана с непропорциональным увеличением объёма отдельных компонентов крови будущей матери. Во время беременности крови становится на 30–50% больше, чем раньше. Её общий объём увеличивается преимущественно за счёт плазмы (жидкой части крови), а концентрация клеток, в том числе эритроцитов, повышается не так сильно. Поэтому возникает диспропорция: кажется, что число эритроцитов в крови беременной снизилось, но на самом деле оно в порядке, просто стало больше плазмы. Физиологическая анемия беременных, как правило, не считается заболеванием. Её лечат только в том случае, если гемоглобин опустился ниже 110 г/л в первом и третьем триместре или ниже 105 г/л во втором триместре.
Однако при беременности может возникнуть и истинная, патологическая, анемия. Такое состояние опасно как для матери, так и для ребёнка, поэтому требует своевременной диагностики и лечения.
Код по МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) анемию при беременности обозначают кодом O99.0 («Анемия, осложняющая беременность, деторождение и послеродовой период»).
Симптомы анемии у беременных
Анемия у беременных сопровождается ухудшением самочувствия, которое легко спутать с другими заболеваниями: дело в том, что специфических симптомов у этого состояния нет.
Органы и ткани при анемии недополучают кислорода. Поэтому патология проявляется признаками, свойственными гипоксии — кислородному голоданию, например утомляемостью, одышкой, учащённым сердцебиением.
Анемия сказывается на состоянии кожи, волос и ногтей. Так, беременные женщины, страдающие анемией, могут замечать, что кожа стала сухой и часто трескается, в уголках рта появились заеды (ангулярный стоматит), ногти слоятся или ломаются, а волосы секутся.
Кроме того, может ощущаться жжение на языке.
Необычный симптом анемии — пикацизм. Так называют извращённый вкус, тягу к поеданию несъедобных веществ (к примеру, мела).
Некоторым беременным с анемией трудно глотать сухое и твёрдое, после еды появляется тяжесть и боль в животе. Могут возникнуть недержание мочи при кашле или смехе и по ночам, слабость в мышцах, снижение артериального давления.
Причины развития анемии при беременности
Анемия возникает из-за перестройки организма будущей матери и необходимости удовлетворять потребности растущего плода.
Основные причины анемии:
- изменение обмена веществ;
- изменения иммунитета: иммунная система будущей матери должна адаптироваться к растущему плоду, чтобы не воспринимать его как угрозу для организма женщины;
- гормональная перестройка: повышается уровень гормона эстрадиола, который угнетает образование эритроцитов;
- дефицит некоторых витаминов и микроэлементов (например, железа, фолиевой кислоты, витамина B12);
- дефицит белка;
- нарушение кроветворения;
- нарушение образования гемоглобина;
- дефект синтеза ДНК и РНК;
- ускоренный распад эритроцитов.
Чаще всего у беременных встречаются железодефицитная и фолиеводефицитная анемия.
Железодефицитная анемия
Чаще всего (в 90% случаев) у беременных женщин развивается железодефицитная анемия. Так происходит потому, что почти у 40% женщин нарушения обмена железа возникают ещё до зачатия, а во время беременности ситуация усугубляется.
Эта патология возникает из-за нарушения синтеза гемоглобина, железосодержащего белка в составе эритроцитов. По сведениям ВОЗ, во всём мире железодефицитную анемию во время беременности диагностируют в 51% случаев.
Для образования гемоглобина нужно железо: большая часть (75%) этого микроэлемента в организме содержится именно в гемоглобине. Вне беременности часть железа, поступающего с пищей или добавками, расходуется на образование эритроцитов и, соответственно, гемоглобина, а другая часть уходит на формирование резерва этого микроэлемента (железо сохраняется преимущественно в составе белка ферритина в клетках печени, селезёнки, мышц, костного мозга).
У будущей матери к описанным процессам добавляется ещё один — железо при беременности активно расходуется на развитие плода. Так, потребность в железе вне беременности составляет 1,5 мг в сутки, а во время беременности существенно увеличивается.
Железо для беременных нужно в очень большом количестве: за всё время вынашивания ребёнка расходуется около 1 000 мг этого микроэлемента, то есть примерно 6,3 мг в сутки. Запасов железа в организме будущей матери недостаточно, чтобы обеспечить такой значительный расход. Поэтому, если не принимать препараты железа дополнительно, разовьётся анемия.
Чтобы восстановить запасы железа в организме, потраченные во время беременности и кормления грудью, требуется 4–5 лет.
Частые повторные беременности и роды также служат фактором риска железодефицитной анемии: организм женщины просто не успевает восполнить возникший в предыдущую беременность дефицит микроэлемента.
Кроме того, железодефицитная анемия у беременных может развиться из-за некоторых заболеваний: инфекций, заражения паразитами (гельминтозы, малярия), патологий печени, желудка, а также при недостаточном или неполноценном питании.
Фолиеводефицитная анемия
Ещё одна причина анемии в период беременности — недостаток фолиевой кислоты. На долю фолиеводефицитной анемии приходится 1% от всех случаев анемии у беременных женщин.
Фолиевая кислота участвует в синтезе молекулы ДНК (генетической информации, содержащейся в ядрах клеток организма), поэтому она необходима клеткам для нормального деления. Во время беременности плод растёт, а клетки его тела активно делятся. Поэтому расход фолиевой кислоты в этот период существенно возрастает. Так, обычная суточная потребность составляет 400 мкг, при этом к концу беременности необходимо потреблять уже 800 мкг фолиевой кислоты в сутки.
Около трети беременных женщин недополучают фолиевой кислоты.
Основные причины нехватки фолиевой кислоты:
- неполноценное питание (дефицит сырых продуктов в рационе);
- многоплодная беременность;
- нарушение всасывания этого вещества в кишечнике;
- сопутствующие заболевания (например, инфекции).
Фолиевая кислота важна для кроветворения: если вещества не хватает, эритроциты не созревают как следует и заменяются недозревшими мегалобластами МегалобластыКлетки — предшественники эритроцитов, по сути это несозревшие эритроциты. Из-за своего аномально крупного размера они плохо переносят кислород.. Такие неполноценные кровяные клетки не могут эффективно транспортировать кислород к органам и тканям, и у беременной женщины развивается анемия.
Чаще всего фолиеводефицитная анемия возникает в третьем триместре беременности, непосредственно перед родами или сразу после них.
Осложнения: чем опасна анемия на разных сроках беременности
Анемия может серьёзно повлиять на здоровье будущей матери и развитие ребёнка.
Возможные осложнения железодефицитной анемии — самого распространённого вида анемии у беременных:
- угроза прерывания беременности;
- повышение частоты преэклампсии — состояния, которое может развиться после 20-й недели беременности и характеризуется нарушениями обмена веществ, работы нервной системы, сосудов у будущей матери;
- пониженное артериальное давление;
- снижение синтеза гормонов;
- дистрофические изменения миометрия (мышечной оболочки матки);
- гипоплазия плаценты — недостаточная масса этого органа;
- преждевременная отслойка плаценты;
- задержка развития плода;
- преждевременные роды;
- слабая родовая деятельность;
- кровотечение в родах;
- риск развития геморрагического шока — критических изменений в организме из-за сильного кровотечения;
- воспаление в послеродовой период;
- гипогалактия — снижение функции молочных желёз, приводящее к трудностям с грудным вскармливанием;
- сокращение периода кормления грудью.
Кроме того, тяжёлая форма железодефицитной анемии у женщины может сопровождаться анемической миокардиодистрофией — нарушением сократительной способности сердца. Патология проявляется болью в сердце, аритмией, отёками ног.
При некоторых формах анемии, например тяжёлой железодефицитной анемии, беременность вообще противопоказана, поэтому врач может порекомендовать прервать её на сроке до 12 недель по медицинским показаниям, если нормализовать состояние не удаётся.
Анемия в первом триместре
Анемия в первом триместре может привести к прерыванию беременности или задержке развития плода. Особенно опасна на этом сроке фолиеводефицитная анемия. Дело в том, что в этот период происходит интенсивное деление клеток плода, в том числе закладка нервной трубки Нервная трубкаЗачаток центральной нервной системы плода. По мере его развития из трубки формируются головной и спинной мозг и их покровы — часть позвоночника и мозговые оболочки., и при недостатке фолиевой кислоты нервная трубка формируется неправильно.
Основные дефекты нервной трубки:
- анэнцефалия — отсутствие больших полушарий головного мозга у ребёнка;
- энцефалоцеле — черепно-мозговая грыжа, выпячивание мозга за пределы черепа;
- spina bifida — расщепление позвоночника у ребёнка.
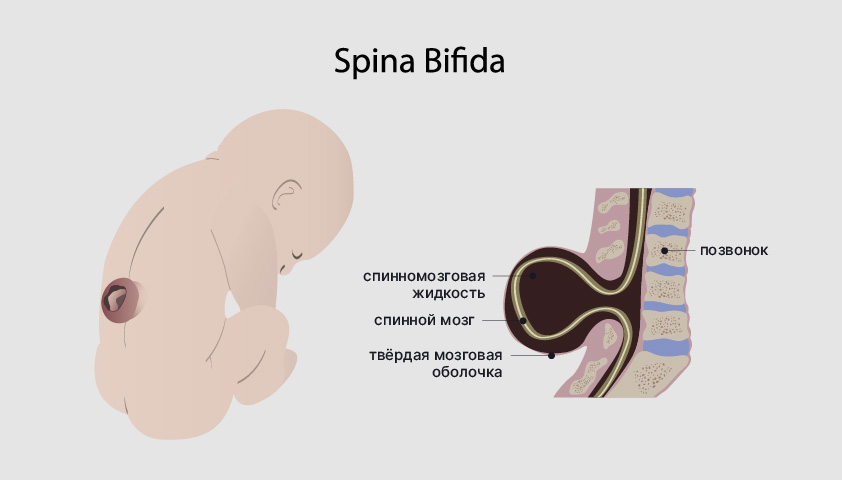
Spina bifida иногда можно заметить невооружённым глазом: на спине ребёнка находится выступающий мешок, в котором находится спинной мозг и его оболочки
При железодефицитной анемии, диагностированной в первом триместре, повышается риск невынашивания беременности и задержки развития плода: чем тяжелее анемия, тем выше риск этих патологий. Если на момент первого обращения беременной к врачу содержание гемоглобина в её крови менее 100 г/л, как правило, риск мертворождения или гибели ребёнка в родах повышается в пять раз.
Анемия во втором триместре
Во втором триместре беременности происходит интенсивная потеря железа, особенно на сроке в 16–20 недель. Низкий гемоглобин при беременности во втором триместре обусловлен тем, что у плода начинается собственное кроветворение, а у беременной женщины увеличивается общий объём крови. Поэтому велик риск развития железодефицитной анемии и связанных с ней осложнений, таких как гестоз, отслойка плаценты, преждевременные роды.
Анемия в третьем триместре
Плод получает железо от матери за счёт активного транспорта через плаценту главным образом в третьем триместре беременности. Железодефицитная анемия в этот период может привести к преждевременным родам, кровотечению в родах или после них, а также осложняет процесс последующего восстановления: нередко у недавно родивших женщин с анемией развивается воспаление.
Если на сроке в 28 недель беременности концентрация гемоглобина в крови женщины составляет менее 100 г/л, риск мертворождения или гибели ребёнка в родах повышается в три раза.
Кроме того, у новорождённых, матери которых страдали железодефицитной анемией, уровень ферритина, трансферрина и коэффициент насыщения трансферрина железом значительно снижены. Это может привести к осложнениям: такие дети часто рождаются недоношенными, маловесными, могут терять вес после рождения, у них дольше наблюдается физиологическая желтуха, повышается риск инфекций. А при тяжёлой анемии во время беременности у новорождённого тоже может развиться анемия или скрытый дефицит железа, он может отставать от сверстников в психомоторном развитии в первые годы жизни.
Фолиеводефицитная анемия в третьем триместре беременности не менее опасна. Исследования показали, что вес ребёнка при рождении напрямую зависит от концентрации фолиевой кислоты в организме матери. Незадолго до появления на свет плод активно потребляет фолиевую кислоту из материнских запасов: благодаря этому веществу вес будущего малыша увеличивается; кроме того, в его организме формируется собственный резерв витамина. Если у беременной наблюдается дефицит фолиевой кислоты, высок риск рождения ребёнка с недостаточной массой тела (при нормальном росте).
Диагностика анемии у беременных
Диагностикой анемии у беременных женщин занимается врач-гинеколог. Выявить анемию на основе жалоб пациентки нельзя: симптомы этого состояния неспецифичны и напоминают проявления целого ряда заболеваний. Иногда женщина может вообще не наблюдать никаких неприятных симптомов. Достоверно диагностировать анемию можно только с помощью анализа крови.
Лабораторная диагностика
Выявить анемию позволяет общий анализ крови. На патологию укажет снижение концентрации гемоглобина.
Диагноз «анемия» беременной женщине могут поставить при концентрации гемоглобина в крови ниже 110 г/л.
Кроме того, оценивают ряд других показателей: количество эритроцитов и их средний объём, гематокрит (отношение объёма эритроцитов к объёму плазмы), скорость оседания эритроцитов (СОЭ), среднее содержание гемоглобина в эритроците.
Если врач подозревает, что причина анемии — недостаток железа, дополнительно могут назначить исследования концентрации сывороточного железа, ферритина, трансферрина, определение общей железосвязывающей способности сыворотки крови.
Оценка уровня ферритина — белка, в составе которого хранятся запасы железа в организме, — считается золотым стандартом в диагностике железодефицитной анемии при беременности.
У небеременных женщин этот показатель в среднем составляет 32–60 мкг/л, а к концу беременности в норме снижается.
Кроме того, беременной могут порекомендовать биохимическое исследование крови, общий анализ мочи для комплексной оценки состояния организма.
Гемоглобин: норма у беременных
Низкий гемоглобин при беременности — это значения ниже 110 г/л. В таком случае говорят об анемии.
Об анемии говорят при следующих значениях показателя:
- первый триместр: менее 110 г/л;
- второй триместр: менее 105 г/л;
- третий триместр: менее 110 г/л.
Анемия лёгкой (первой степени) при беременности диагностируется, если уровень гемоглобина составляет от 100 до 109 г/л, средней степени — от 70 до 99 г/л, тяжёлой степени — менее 70 г/л.
Лечение анемии у беременных
Лечение анемии при беременности включает два основных направления: коррекцию питания и приём медикаментов.
При железодефицитной анемии целесообразно включить в рацион больше мяса и субпродуктов: содержащееся в них железо усваивается лучше всего — на 25–30%. Полезны и другие продукты животного происхождения, например яйца, рыба. А вот из растительной пищи железо усваивается плохо.
Всего 3–5% железа из растительных продуктов, например какао или граната, усвоятся организмом. Поэтому беременным не показана вегетарианская диета.
Кроме того, важно помнить, что только сбалансированным питанием вылечить анемию не удастся. Дело в том, что из общего количества железа, попавшего в организм с пищей (даже если это красное мясо или говяжья печень), усвоится в итоге максимум 2,5 мг в сутки. При этом из железосодержащих препаратов можно получить в 15–20 раз больше микроэлемента. Поэтому терапия анемии подразумевает обязательное назначение лекарств: как правило, это препараты для приёма внутрь. Однако при анемии средней или тяжёлой степени со второго триместра беременности могут назначать внутривенные препараты, если на лекарство с железом для приёма внутрь возникла аллергия или такое лечение неэффективно. Кроме того, внутривенное введение препаратов железа могут рекомендовать беременным после 34 недель, если подтверждён дефицит железа, а концентрация гемоглобина менее 100 г/л. Конкретное лекарственное средство подбирает врач.
Препараты железа обычно принимают длительно, поскольку концентрация гемоглобина чаще всего повышается только в конце 3-й недели лечения, а остальные показатели крови выравниваются примерно через 5–8 недель. При этом запас железа в организме всё ещё может быть не восстановлен, поэтому ВОЗ рекомендует даже после нормализации основных показателей продолжать приём препарата, сперва уменьшив его количество вдвое (в течение 3 месяцев), а затем оставив совсем небольшую дозу (в течение 6 месяцев).
Российские специалисты считают целесообразным использовать железосодержащие препараты для приёма внутрь ещё 3 месяца после коррекции анемии.
Кроме того, врач может назначить препараты меди, марганца, витамина В12, витамина C, фолиевой кислоты — они помогают железу лучше усвоиться.
Для лечения фолиеводефицитной анемии назначают приём фолиевой кислоты.
Профилактика анемии при беременности
Как правило, беременным женщинам с нормальным уровнем гемоглобина или ферритина не требуется дополнительный приём препаратов железа для профилактики анемии.
Однако ВОЗ рекомендует беременным во втором и третьем триместре принимать препараты железа в дозировке 60 мг и фолиевой кислоты в дозировке 400 мкг.
Кроме того, беременной женщине необходимо скорректировать рацион: пища должна быть богата легкоусвояемым железом (мясо и субпродукты, рыба, яйца).
Своевременная профилактика особенно важна для женщин, входящих в группу риска по развитию анемии.
Факторы риска развития анемии:
- недостаточное поступление железа с пищей (вегетарианская диета, анорексия);
- некоторые хронические заболевания (ревматизм, пороки сердца, пиелонефрит, гепатит);
- желудочно-кишечные кровотечения (бывают при язве желудка и двенадцатиперстной кишки, геморрое, дивертикулёзе кишечника, неспецифическом язвенном колите, заражении глистами);
- хронические кровотечения из носа (бывают при тромбоцитопатии, тромбоцитопенической пурпуре);
- гинекологические заболевания с обильными менструациями или маточными кровотечениями (эндометриоз, миома матки, гиперплазия эндометрия);
- многократные роды, выкидыши, кровотечения во время родов;
- многоплодная беременность;
- токсикоз, сопровождающийся рвотой;
- юный возраст беременной женщины (младше 17 лет);
- зрелый возраст первородящей женщины (старше 30 лет);
- пониженное артериальное давление;
- обострение хронических инфекций в период беременности;
- преэклампсия;
- предлежание плаценты, преждевременная отслойка плаценты;
- анемия в анамнезе;
- частые роды с долгим кормлением грудью;
- короткие промежутки между беременностями и родами.
Для профилактики дефицита фолиевой кислоты рекомендуется принимать добавки, содержащие это вещество: за 1–3 месяца до зачатия — в дозировке 400 мкг в сутки, в первом триместре беременности — в дозировке 400–800 мкг в сутки (для профилактики развития дефектов нервной трубки плода).
Источники
- Сорокина А. В. Анемия у беременных // Российский вестник акушера-гинеколога. 2015. № 5. С. 132–137.
- Friel L. A. Anemia in Pregnancy / MSD Manuals. 2022.
- Фолиеводефицитная анемия : клинические рекомендации / Минздрав РФ. 2021.
- Железодефицитная анемия : клинические рекомендации / Минздрав РФ. 2021.
- Павлович С. В., Фёдорова Т. А. Алгоритмы диагностики и лечения латентного дефицита железа и железодефицитной анемии у женщин репродуктивного возраста и в период беременности // Акушерство и гинекология. 2022. № 12. С. 13–18.
- Доброхотова Ю. Э., Бахарева И. В. Железодефицитная анемия беременных: профилактика и лечение // РМЖ. Мать и дитя. 2018. № 26(2(I)). С. 59–64.