Впервые вирус гепатита G обнаружили в 1967 году: американский хирург Джордж Баркер переболел воспалением печени неизвестной формы — в его крови не было маркеров вирусных гепатитов A, B и C, отсутствовали симптомы гепатита D, но сыворотка его крови вызвала повреждение печени у приматов. На тот момент понять природу заболевания не удалось: медицине не хватало технических возможностей.
К вирусу вернулись спустя много лет, в 1995 году. Благодаря современным технологиям удалось описать его свойства и структуру, а также установить, что течение вирусного гепатита G очень похоже на гепатит C. Часто эти заболевания развиваются одновременно и отягощают друг друга.
Исследования показывают, что вирус гепатита G встречается на всех континентах. Его носители — 1,7% людей в мире, чаще это мужчины в возрасте до 45 лет.
Вирус особенно опасен для пациентов с острыми формами гепатитов B и C. Одновременное заражение (коинфекция) вирусами гепатита G и B встречается в 24% случаев, вирусами G и C — в 37% случаев.
Возбудитель вирусного гепатита G
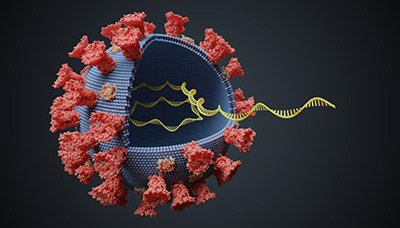
Возбудитель гепатита G — вирус HGV, который, как и вирус гепатита С, относится к семейству Flaviviridae (флавивирусов), насчитывающему 89 видов. Многие из них патогенны для человека: вирус клещевого энцефалита, вирус японского энцефалита, вирус гепатита С и другие.
Возбудитель гепатита G — вирус из семейства Flaviviridae
Внутри вирусной частицы находится генетический материал — РНК, которая снаружи окружена оболочкой с характерными для всех флавивирусов выростами, или шипами.
Вирус гепатита G малоустойчив к воздействию окружающей среды: он быстро погибает при высоких температурах и от агрессивных химических веществ.
Пути передачи вирусного гепатита
Вирус гепатита G — гемоконтактная инфекция. Это значит, что патоген передаётся при контакте с кровью, а также другими биологическими жидкостями инфицированного (слюна, эякулят и моча). Однако кровь наиболее заразна.
Контакт крови здорового человека с кровью инфицированного может произойти при проведении разных процедур:
- медицинских: гемодиализ, переливание крови, стоматологическое лечение;
- косметических: выполнение пирсинга, нанесение татуировок; бритьё, маникюр, чистка зубов чужой зубной щёткой;
- при использовании общего шприца для внутривенного введения наркотических веществ.
Незащищённый половой контакт тоже представляет опасность, потому что инфицирование вирусом гепатита G возможно через мельчайшие повреждения во влагалище, на пенисе, в ротовой полости или в анальном отверстии.
Группы риска заражения вирусом гепатита G:
- пациенты с хроническим гепатитом B или C;
- люди, которые употребляют инъекционные наркотики;
- люди с рискованным половым поведением, практикующие беспорядочные половые связи;
- пациенты на гемодиализе и те, кому сделали переливание крови;
- сотрудники хирургических отделений больниц, врачи-стоматологи;
- медсёстры, которые берут у пациентов кровь на анализ;
- лаборанты, выполняющие исследования крови;
- сотрудники и клиенты салонов красоты, пирсинг- и тату-салонов.
Виды вирусного гепатита G
Выделяют четыре формы вирусного гепатита G в зависимости от особенностей течения болезни: бессимптомную, молниеносную, безжелтушную и желтушную.
При бессимптомной форме, как ясно из названия, гепатит G никак себя не проявляет и обнаруживается случайно, например во время плановых профилактических обследований или обращений к врачу по поводу других патологий.
При молниеносной форме симптомы стремительно нарастают, быстро развивается печёночная недостаточность. Повышается риск летального исхода.
Безжелтушная и желтушная формы гепатита G различаются симптомами. В первом случае пациента беспокоят признаки общей интоксикации организма (тошнота, рвота, головная боль и боль в животе, лихорадка, общая слабость). Во втором — невооружённым глазом видно пожелтение кожи, белков глаз и слизистых оболочек.
Один из признаков желтушной формы гепатита G — изменение цвета склер
Симптомы вирусного гепатита G
Симптомы вирусных гепатитов G и C во многом похожи. При этом, в отличие от вирусного гепатита С, гепатит G редко становится хроническим.
Частота обнаружения вируса гепатита G среди больных неуточнёнными хроническими гепатитами составляет порядка 3% случаев. При этом вирус гепатита G гораздо чаще выявляется у пациентов с хроническим гепатитом C (порядка 33%).
Инкубационный период длится от нескольких недель до нескольких месяцев. Затем могут проявляться симптомы, похожие на простуду:
- повышенная температура;
- боль в мышцах и суставах;
- головная боль;
- озноб;
- недомогание;
- снижение аппетита.
Спустя 2–3 дня к симптомам «простуды» могут присоединяться тошнота и рвота, диарея, боль в правом подреберье. Как правило, человек в это время старается вылечиться от простуды или гриппа и даже не задумывается о том, что у него развивается гепатит G. Подозрение на поражение печени возникает только при признаках желтухи — пожелтении склер, кожи и слизистых оболочек. Кроме того, на этом этапе пациент может заметить, что у него потемнела моча, а кал стал слишком светлым.
Обычно желтуха означает, что повреждена ткань печени.
Если у пациента развивается коинфекция, то есть он одновременно заражён вирусами гепатитов B, C и G, то течение болезни может быть более тяжёлым, в том числе молниеносным. Быстро нарастают симптомы желтухи. Человек испытывает слабость и недомогание, у него повышается температура, в тяжёлых случаях появляется дезориентация в пространстве.
Осложнения вирусного гепатита G
Вирусный гепатит G, особенно при коинфекции, может привести к хроническим заболеваниям жёлчного пузыря и желчевыводящих путей.
Возможные осложнения вирусного гепатита G:
- холецистит — воспаление жёлчного пузыря;
- холангит — воспаление жёлчных протоков;
- холелитиаз — образование камней в жёлчном пузыре.
При коинфекции могут развиться осложнения:
- острая печёночная недостаточность — массовое разрушение клеток печени (гепатоцитов), которое приводит к острому тяжёлому нарушению работы печени;
- острая печёночная энцефалопатия — синдром, при котором у пациентов с заболеваниями печени развиваются неврологические и психические нарушения: снижение памяти, депрессия, нарушение ориентации в пространстве и времени, специфический «хлопающий» тремор (астериксис);
- ДВС-синдром (диссеминированное внутрисосудистое свёртывание) — патология, при которой в сосудах бесконтрольно формируются тромбы и одновременно с этим происходят множественные массивные кровоизлияния.
Диагностика вирусного гепатита G
Диагностикой и лечением людей с гепатитом G занимаются врачи — терапевты, инфекционисты, гастроэнтерологи.
На приёме врач опрашивает и осматривает пациента, уточняет, как давно появились симптомы заболевания, а также назначает дополнительные лабораторные и инструментальные исследования.
Общий анализ крови при гепатите G (особенно остром) обычно показывает лейкоцитоз (повышенное содержание лейкоцитов в крови), увеличение СОЭ — скорости оседания эритроцитов, снижение содержания тромбоцитов.
Для биохимического анализа крови при гепатите G характерно повышение уровня активности печёночных ферментов — гамма-ГТ (гамма-глютамилтранспептидазы), щелочной фосфатазы. Также могут быть повышены показатели АЛТ (аланинаминотрансферазы), АСТ (аспартатаминотрансферазы) и билирубина.
Тромбоцитопения, а также снижение синтеза факторов свёртывания крови в печени при её повреждении приводят к нарушению свёртывающей способности крови, и это отражается в коагулограмме.
Анализ мочи при гепатите G покажет изменение её окраски и присутствие жёлчных пигментов.
При подозрении на вирусный гепатит G врач может направить пациента на прицельный анализ — ПЦР-тест на РНК вируса.
Исключить или подтвердить коинфекцию — одновременное инфицирование вирусами гепатитов B и C — помогут исследования методом ПЦР.
Кроме того, при подозрении на вирусный гепатит врач может направить пациента на инструментальные обследования, которые позволят оценить состояние печени и выявить нарушения в её работе — УЗИ брюшной полости, МР-холангиографию (прицельное исследование анатомического строения и функционирования жёлчных протоков и жёлчного пузыря), фиброэластографию (позволяет оценить степень цирротического поражения печени). Для уточнения диагноза проводится биопсия печени.
Лечение вирусного гепатита G
Тактика лечения гепатита G пока не разработана из-за недостаточного объёма данных о заболевании. Поэтому обычно назначают лекарственные препараты, которые применяются для лечения вирусных гепатитов других видов, — альфа-интерфероны.
Рекомбинантный альфа-интерферон обладает противовирусной, противоопухолевой и иммуномодулирующей активностью. Однако главная проблема состоит в том, что почти половина пациентов не реагирует на альфа-интерферон, а если эффект от лечения всё же был достигнут, риск рецидива сохраняется.
Важная часть терапии — диетический рацион, который позволяет снизить нагрузку на печень, жёлчный пузырь и жёлчевыводящие протоки. Обычно при вирусном гепатите назначают стол № 5. Его принципы: дробное питание (до 6 раз в день маленькими порциями), ограничение соли, отказ от сладостей, кофе, острых, жирных и консервированных блюд, обогащение рациона кашами, нежирными молочными продуктами, фруктами и овощами.
Прогноз и профилактика
Если гепатит G обнаружен у пациента изолированно, то прогноз, как правило, благоприятный. Если есть коинфекция (то есть одновременное инфицирование вирусами гепатитов B или C), то прогноз хуже, а риск развития осложнений — выше.
Точный прогноз течения болезни и состояния здоровья может дать только лечащий врач, поскольку у всех пациентов изначально разный анамнез (сопутствующие хронические и острые заболевания).
Основные способы профилактики вирусного гепатита G:
- использование одноразовых шприцев;
- защищённый секс;
- здоровый образ жизни: умеренные физические нагрузки, сбалансированное питание.
Источники
- Лекции по инфекционным болезням / под ред. Н. Д. Ющука, Ю. Я. Венгерова. 3-е изд. М., 2007.
- Учайкин В. Ф. Инфекционная гепатология: руководство для врачей / В. Ф. Учайкин, Т. В. Чередниченко, А. В. Смирнов. М., 2014.
- Вирусные гепатиты. Клиника, диагностика, лечение / Н. Д. Ющук, Е. А. Климова и др. М., 2012.