Легионеллёз — относительно молодое и очень опасное заболевание, вызванное бактерией легионеллой. В природе она встречается в почве и водоёмах и не приносит вреда здоровью. Но если такая бактерия появляется в водных системах, созданных человеком, она может вызвать тяжёлую форму пневмонии.

Наиболее благоприятная температура для активного роста легионеллы — 35–40 °C. В натуральных водоёмах вода редко нагревается до таких значений
Как правило, бактерия заводится в резервуарах и механизмах, которые используют в работе воду и не обслуживаются должным образом. Это климатические системы и увлажнители воздуха, бассейны, джакузи, фонтаны. Человек может заразиться при прямом контакте с заражённой водой или вдыхая её пары.
Своё название заболевание получило из-за того, что первую массовую вспышку зафиксировали во время съезда Американского легиона (организации ветеранов боевых действий) в 1976 году. Заболевание, которое начиналось как грипп, у некоторых пациентов привело к полиорганной недостаточности — одновременному отказу сразу нескольких жизненно важных органов. В результате умерли 29 из 182 заражённых человек. Инфекционистам удалось выявить возбудителя, и они назвали его Legionella pneumophila.
В Международной классификации болезней десятого пересмотра (МКБ-10) легионеллёз относят к коду A48 («Другие бактериальные болезни»): патология имеет подкоды A48.1 («Болезнь легионеров») и A48.2 («Болезнь легионеров без пневмонии, лихорадка Понтиак»).
Распространённость легионеллёза
Легионеллёз — достаточно редкое заболевание. Ему наиболее подвержены люди старшего возраста (79% пациентов с легионеллёзом старше 50 лет). У мужчин заболевание встречается чаще, чем у женщин (65% пациентов с легионеллёзом мужского пола).
Характеристика возбудителя
Легионелла относится к аэробным микроорганизмам — это значит, что для активного роста и размножения им необходим кислород.
Легионелла — грамотрицательная бактерия Грамотрицательные бактерииБактерии, которые не окрашиваются при исследовании методом Грама.. Для таких бактерий характерно специфическое строение клеточной стенки, которая содержит токсины и, разрушаясь, может спровоцировать интоксикацию организма (реакция на токсины, которая сопровождается повышением температуры, учащением дыхания и понижением кровяного давления) или токсический шок (опасное состояние, вызванное слишком большим количеством токсинов в крови). Такие бактерии устойчивы к некоторым антибиотикам.
Существует более 58 видов бактерии, наиболее распространённая — L. pneumophila.
Многие виды легионеллы паразитируют на водных амёбах и других простейших организмах
Причины легионеллёза
Наиболее частый путь инфицирования легионеллёзом — вдыхание паров или микроскопических капель (аэрозоля) заражённой жидкости. Более редкие случаи инфицирования — аспирация (попадание воды в лёгкие, если человек поперхнулся или неловко нырнул в бассейне) и контакт с почвой, содержащей бактерию.
Заразиться легионеллёзом от другого человека, скорее всего, нельзя: достоверных случаев такого инфицирования описано не было.
Заболевание развивается не у всех людей, контактировавших с бактерией: есть ряд факторов, которые делают организм более восприимчивым к заражению, повышают риск развития инфекции и приводят к более длительному восстановлению.
Факторы риска легионеллёза:
- курение (лёгкие становятся более восприимчивыми к респираторным инфекциям);
- избыточное употребление спиртных напитков;
- хронические заболевания лёгких (обструктивная болезнь лёгких, эмфизема — патологическое расширение воздушных ходов);
- хронические заболевания почек;
- некоторые другие системные заболевания (например, сахарный диабет 2-го типа);
- патологии иммунной системы (ВИЧ, СПИД);
- приём препаратов, снижающих иммунитет (например, для лечения бронхиальной астмы);
- злокачественные заболевания крови, например лейкемия, и лечение от них;
- приём лекарств, ослабляющих иммунитет (например, кортикостероидных препаратов);
- возраст старше 50 лет;
- мужской пол;
- посещение общественных бассейнов, гидромассажных ванн.

Отдых в отеле с бассейном или посещение спа-салона — возможные причины заражения легионеллёзом
Заболевание развивается примерно у 5% людей, контактировавших с бактерией вне медицинских учреждений. Если заражение произошло в условиях стационара, риск развития инфекции достигает 14%.
Развитие легионеллёза
Попадая в дыхательные пути с жидкостью, паром или аэрозолем, бактерия взаимодействует с иммунными клетками (макрофагами) и клетками, выстилающими стенки альвеол — участков лёгких, в которых происходит насыщение крови кислородом и освобождение от углекислого газа.
Проникая вглубь тканей, бактерии начинают активно размножаться, провоцируя воспаление.
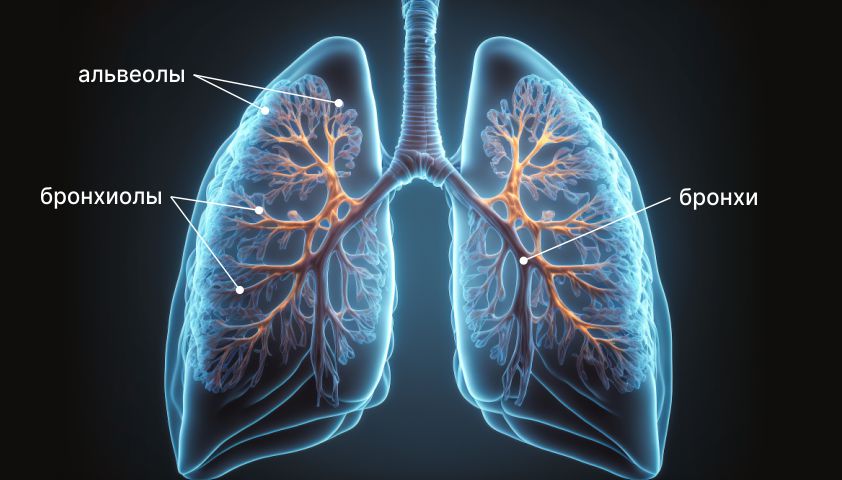
Легионелла поражает альвеолы — пузырьки, которыми заканчиваются дыхательные пути внутри лёгких
Симптомы легионеллёза
Инкубационный период легионеллёза составляет от 2 до 10 дней, в некоторых случаях до 20 дней. Столько времени проходит с момента заражения до развития первых заметных симптомов. Заболевание может протекать как лёгкая респираторная инфекция или иметь более выраженные формы, вплоть до тяжёлого воспаления лёгких, сопровождающегося дыхательной недостаточностью.
Симптомы легионеллёза:
- повышение температуры и озноб;
- головная боль;
- ломота в мышцах;
- кашель, часто с выделением гнойной мокроты;
- боль в груди;
- нарушения со стороны органов ЖКТ: боль в животе, водянистая диарея, тошнота или рвота;
- потеря аппетита;
- ухудшение координации движений;
- спутанность сознания;
- замедление пульса (брадикардия).
Начало заболевания обычно сопровождается резким повышением температуры до значений более 39 °C. Появляется озноб, головная боль, слабость, боль в мышцах. В течение нескольких дней симптомы нарастают, и, вместо того чтобы поправляться, человек чувствует себя всё хуже.
Первые признаки заболевания напоминают грипп, но затем у некоторых пациентов развиваются лёгочные осложнения
Со временем присоединяется сильный кашель с мокротой или кровью. Пациенту становится сложно дышать, появляется боль в груди. В некоторых случаях развиваются нарушения пищеварения — боль в животе, тошнота, рвота, диарея.
Почти у 30% пациентов с легионеллёзом начинается кровохарканье
Легионеллёз — очень опасное заболевание, при появлении похожих симптомов нужно немедленно обратиться к врачу. При лечении этой патологии очень важно как можно раньше начать лечение.
Виды легионеллёза
Легионеллёз классифицируют по возбудителю, форме течения и другим признакам.
По выраженности симптомов:
- лёгкое течение: проявления умеренные, осложнений нет;
- тяжёлое течение: развивается лёгочная недостаточность;
- атипичное течение (характерно для людей с ослабленным иммунитетом): респираторные симптомы отсутствуют, при этом заболевание сопровождается сильной болью в груди и скоплением жидкости в лёгких.
По возбудителю:
- L. pneumophila — наиболее частый возбудитель легионеллёза, на него приходится до 84% случаев;
- L. longbeachae встречается значительно реже, но в некоторых регионах, например Австралии, его распространённость достигает 30%;другие разновидности бактерии: L. bozemanii, L. micdadei, L. feeleii, L. dumoffii, L. wadsworthii и L. anisa.
По форме течения:
- пневматический легионеллёз — сопровождается поражением лёгких, часто вызывает осложнения, требует немедленного лечения;
- непневматический легионеллёз (понтиакская лихорадка) — симптомами напоминает грипп (лихорадка, озноб, боль в голове и мышцах, утомляемость), часто протекает без кашля и, как правило, проходит самостоятельно.
По локализации симптомов:
- лёгочные проявления;
- сердечные проявления — воспаление сердечной мышцы или оболочек сердца;
- поражение центральной нервной системы;
- воспаления суставов.
Диагностика
При подозрении на легионеллёз нужно обратиться к терапевту или врачу общей практики. При необходимости он направит к другим специалистам: инфекционисту, кардиологу, неврологу.
Диагностику врач начинает с изучения истории болезни: спрашивает о симптомах (например, о характере отделяемой мокроты, специфических болях), узнаёт, не был ли человек в отпуске в последние 1–3 недели.
Важная часть диагностики — осмотр. Врач слушает лёгкие, проводит пальпацию живота, оценивает психическое состояние.
Установить диагноз «пневмония» и определить возбудителя только по результатам осмотра невозможно. Поэтому в ходе диагностики врач назначает дополнительные исследования.
Лабораторная диагностика
Врач назначает анализы, чтобы выявить возбудителя, оценить общее состояние организма.
Для легионеллёза характерно снижение уровня фосфора и натрия в крови — врач может назначить анализы на содержание этих микроэлементов.
Биохимический анализ крови позволяет выявить содержание ферментов печени, ферритина и С-реактивного белка. При легионеллёзе они повышены.
Кровь в моче (гематурия) — ещё один косвенный признак легионеллёза.
Инструментальная диагностика
При подозрении на воспаление лёгких проводят рентгенографию грудной клетки. Исследование помогает визуализировать состояние тканей и поставить общий диагноз («пневмония»), но не позволяет определить, каким возбудителем вызвано воспаление.
Лечение
Для лечения легионеллёза назначают антибиотики. Курс составляет 7–14 дней, но пациентам с ослабленным иммунитетом или тяжёлой формой течения может потребоваться до 3 недель. Лечение назначают в форме таблеток или инъекций. Инъекционный способ введения рекомендован пациентам, которые жалуются на побочное действие лекарства на органы ЖКТ.
При тяжёлом течении легионеллёза может развиться внезапная дыхательная недостаточность — состояние, при котором уровень кислорода в крови становится опасно низким. Поэтому необходимо постоянное медицинское наблюдение пациента.
В некоторых случаях может потребоваться подключение к аппарату искусственного дыхания.
Осложнения
Легионеллёз может вызывать опасные осложнения и даже стать причиной смерти, поэтому при подозрении на патологию очень важно как можно скорее обратиться к врачу и приступить к лечению.
Возможные осложнения легионеллёза:
- острая дыхательная недостаточность — состояние, при котором лёгкие не могут поставлять достаточное количество кислорода в организм;
- обезвоживание;
- воспаление сердечной мышцы или оболочек сердца (миокардит, эндокардит, перикардит);
- почечная недостаточность;
- неврологические патологии;
- заражение крови — попадание бактерий в кровоток;
- септический шок — тяжёлая форма заражения крови;
- полиорганная недостаточность — одновременный отказ сразу нескольких жизненно важных органов;
- кома.
Даже если заболевание не привело к опасным для жизни состояниям, после выздоровления пациент может ещё долго испытывать остаточные симптомы: хроническую усталость, нейромышечные нарушения (утрата контроля произвольных движений, нарушение работы отдельных групп мышц).
Прогноз
Человек без серьёзных хронических патологий, получающий адекватное лечение, обычно выздоравливает в течение 7–10 дней после начала терапии.
Прогноз легионеллёза зависит от ряда факторов. Среди них — состояние иммунитета, хронические заболевания, вредные привычки, возраст и пол. Во многом исход заболевания зависит от того, как быстро пациент начал получать лечение.
Факторы, повышающие риск смерти при легионеллёзе:
- позднее начало лечения;
- пожилой возраст;
- ослабленный иммунитет;
- хронические заболевания сердца, почек, печени и других органов.
Смертность при легионеллёзе составляет 7–8%. У пожилых людей — 10–50%.
Профилактика
В основе профилактики легионеллёза лежит правильное обслуживание водных систем: бассейнов, джакузи, климатических установок, увлажнителей воздуха. Организации должны регулярно проводить бактериологический анализ воды.
Cпособы очистки воды от легионеллы:
- нагрев до 70–80 °C,
- ионизация,
- ультрафиолетовая обработка.
Повышенная концентрация хлорсодержащих дезинфицирующих средств не защищает от распространения бактерии.
Источники
- Yu V. L., Plouffe J. F., Pastoris M. C., et al. Distribution of Legionella species and serogroups isolated by culture in patients with sporadic community-acquired legionellosis: an international collaborative survey // J Infect Dis. 2002. Vol. 186(1). P. 127–128. doi:10.1086/341087
- Newton H. J., Ang D. K. Y., Driel I. R. van , Hartland E. L. Molecular pathogenesis of infections caused by Legionella pneumophila // Clin Microbiol Rev. 2010. Vol. 23(2). P. 274–298. doi:10.1128/CMR.00052-09
- Dooling K. L., Toews K.-A., Hicks L. A., et al. Active Bacterial Core Surveillance for Legionellosis — United States, 2011–2013 / MMWR Morb Mortal Wkly Rep. 2015. Vol. 64(42). P. 1190–1193. doi:10.15585/mmwr.mm6442a2
- Legionnaires’ Disease Surveillance Summary Report, United States / Centres for Diseases Control and Prevention. 2014–2015.