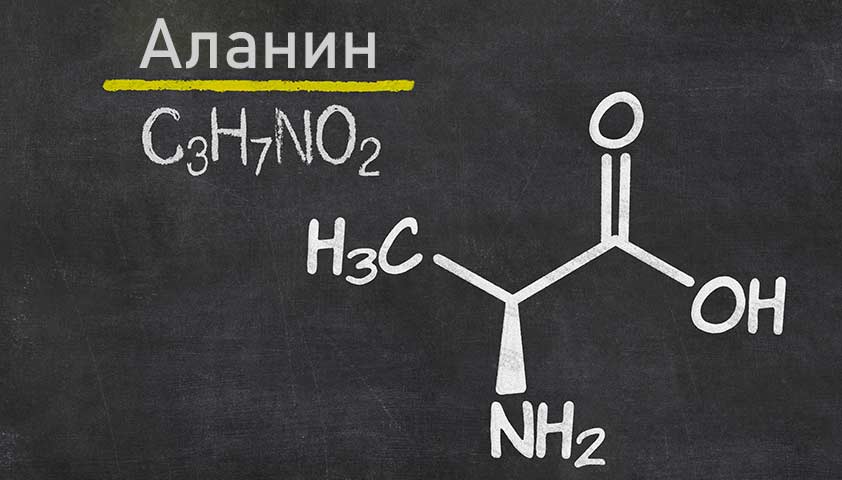
Алкаптонурия — редкое наследственное заболевание, при котором в тканях организма накапливается большое количество гомогентизиновой кислоты, промежуточного продукта обмена веществ.
В норме организм вырабатывает специальный фермент, который помогает «переварить» гомогентизиновую кислоту и путём сложных химических реакций превратить её в полезные вещества — аминокислоты.
При алкаптонурии этот процесс нарушается. Ген HGD, который контролирует синтез фермента, «ломается». В результате гомогентизиновая кислота не проходит свой нормальный путь — не трансформируется в аминокислоты. Вместо этого она превращается в пигмент чёрного цвета — алкаптон — и начинает откладываться в хрящах, почках, надпочечниках, щитовидной, поджелудочной и предстательной железе. Также пигмент попадает и в мочу, окрашивая её в характерный тёмный цвет.
Со временем у людей с диагнозом «алкаптонурия» начинаются проблемы с суставами — чаще всего коленными и тазобедренными, поражается позвоночник.
Болезнь в целом не влияет на продолжительность жизни, но существенно снижает её качество.
В Международной классификации болезней 10-го пересмотра (МКБ-10) алкаптонурии присвоен код E 70.2.
Распространённость и тип наследования алкаптонурии
Общемировая встречаемость алкаптонурии составляет 1 случай на 250 тыс. — 1 млн человек. Заболевание чаще выявляют у мужчин.
Самый ранний случай алкаптонурии датируется 1500 годом до нашей эры — признаки болезни были обнаружены у египетской мумии.
Алкаптонурия наследуется по аутосомно-рецессивному типу. Если оба родителя — бессимптомные носители нарушенного гена, то с вероятностью 50% их ребёнок станет таким же бессимптомным носителем. То есть болезнь у него не проявится, но он может передать её потомкам. В 25% случаев может родиться здоровый ребёнок. В остальных 25% — больной.
Симптомы алкаптонурии
Первый характерный признак алкаптонурии, который становится заметен с самого рождения, — тёмный цвет мочи. Это объясняется высоким содержанием в ней пигмента алкаптона. Родители могут обратить внимание на тёмно-коричневые пятна на пелёнках или подгузниках, которые появляются в результате взаимодействия мочи с воздухом. При этом других симптомов может не быть.
Чаще всего болезнь проявляется у людей в возрасте 30 лет. Пигмент алкаптон окрашивает кожу и белки глаз в характерный тёмно-коричневый цвет. Такое состояние называют охроноз.
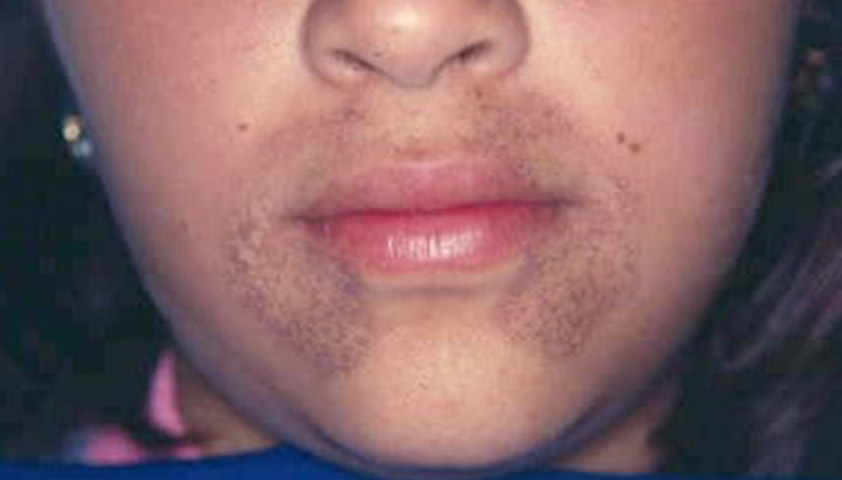
Потемнение кожи вокруг губ — характерный признак алкаптонурии. Фото: Universidad CES, CC BY 3.0.
А если пигмент накапливается в суставах, то у человека появляются признаки их изменения по типу деформирующего спондилёза. Позже присоединяются проявления деформирующего артроза коленных, плечевых и тазобедренных суставов.
Основные симптомы алкаптонурии со стороны кожи:
- потемнение кожи на лице — вокруг глаз, губ и носа, на шее, животе, в подмышечных впадинах, в паху;
- утолщение ушных хрящей, их окрашивание в серо-голубой цвет;
- образование тёмных пятен на белках глаз.
Основные симптомы алкаптонурии со стороны костей:
- поражение крупных суставов, а затем и позвоночника;
- боль и чувство скованности в суставах;
- ограничение подвижности позвоночника;
- выпрямление естественных изгибов позвоночника;
- охриплость голоса, одышка, затруднение и боль при глотании (из-за отложения пигмента в хрящах гортани).
Основные симптомы алкаптонурии со стороны внутренних органов:
- стеноз (сужение) аортального клапана сердца;
- образование камней в почках и предстательной железе;
- изменение цвета мочи на чёрный или бурый.
Диагностика алкаптонурии
В большинстве случаев диагноз «алкаптонурия» ставят в раннем детстве по характерному признаку: моче, которая темнеет и становится практически чёрной на открытом воздухе.
Реже диагноз подтверждают только после проявления остальных симптомов заболевания.
Поскольку алкаптонурия затрагивает многие системы организма, пациенту может потребоваться консультация сразу нескольких специалистов — дерматолога, уролога, нефролога, ортопеда, кардиолога, офтальмолога, ревматолога.
Для уточнения диагноза и оценки состояния здоровья человека врач может назначить пациенту лабораторные и инструментальные исследования.
Комплексный анализ органических кислот в моче позволяет оценить концентрацию гомогентизиновой кислоты.
Микроскопическое исследование синовиальной жидкости помогает обнаружить частицы пигмента алкаптона в суставах.
Рентгенография позвоночника показывает, есть ли отложения алкаптона на межпозвонковых дисках и телах позвонков.
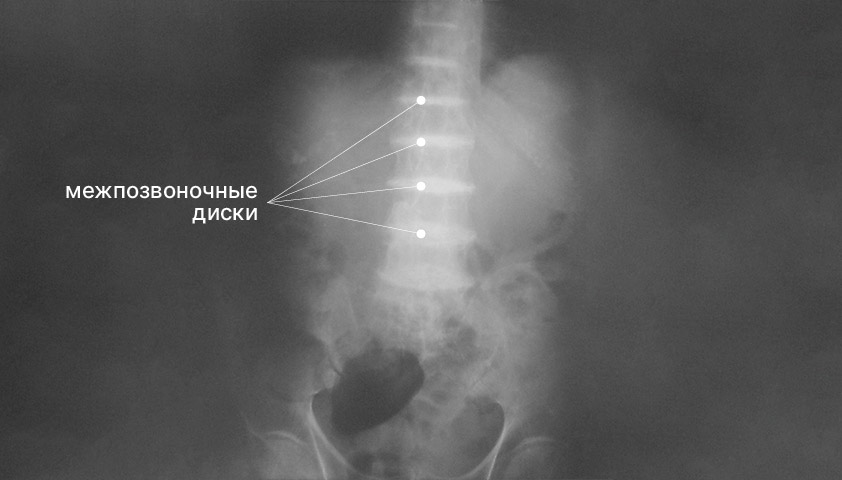
Отложение пигмента алкаптона в суставах позвоночника. Фото: غلامرضا باقری, CC BY-SA 3.0
УЗИ суставов, почек, сердца полезны, чтобы оценить, как сильно патологический процесс распространился в организме.
Эхокардиография помогает выявить сердечные сокращения, такие как дилатация аорты, кальцификация или регургитация РегургитацияБыстрое движение жидкости или газов в направлении, противоположном физиологическому. аортальных или митральных клапанов.
При подозрении на поражение хрящей гортани врач может назначить ларингоскопию — во время исследования он увидит, что хрящи приобрели характерный тёмный цвет.
В России обследования на алкаптонурию не входят в программу обязательного пренатального скрининга. Семьям, у которых уже есть дети с таким диагнозом, перед планированием беременности рекомендуется сдать генетические анализы, которые помогут исключить или подтвердить мутации в гене HGD.
Дифференциальная диагностика
При постановке диагноза важно отличить алкаптонурию от других заболеваний со схожими проявлениями — остеохондроза, болезни Бехтерева (хронического воспаления суставов), порфирии (нарушения обмена веществ, при котором в крови накапливается большое количество пигмента порфирина), аргироза (отложения в организме серебра), липопротеиноза (накопления в лёгких белков и жиров).
Лечение и профилактика алкаптонурии
Некоторые врачи советуют пациентам придерживаться низкобелковой диеты — считается, что при таком типе питания будет вырабатываться меньше гомогентизиновой кислоты. Иногда назначают приём больших доз витамина C.
Для снижения воспаления и защиты суставов могут применять спазмолитики, противовоспалительные препараты, хондропротекторы.
Если алкаптонурия приводит к деформации суставов, могут прибегнуть к эндопротезированию. Суть процедуры состоит в замене повреждённых суставов на искусственные — имплантаты. Их изготавливают из прочных материалов (металла, полимеров, иногда керамики), которые не отторгает организм.
При тяжёлом поражении сердечных клапанов их также заменяют протезами.
Специфической профилактики алкаптонурии нет. Оценить риск рождения ребёнка с таким диагнозом помогают генетические тесты, которые необходимо пройти обоим родителям на этапе планирования беременности. Такие тесты позволяют выявить бессимптомное носительство.
Прогноз алкаптонурии
Прогноз на излечение алкаптонурии неблагоприятный. Заболевание прогрессирует и со временем приводит к необратимым последствиям в организме. Исход болезни — полная инвалидизация пациента. Поэтому важно как можно раньше диагностировать алкаптонурию и своевременно обратиться к врачу, чтобы замедлить патологический процесс.
Источники
- Сердюк А. В., Ковражкина Е. А., Кулькова А. О. Алкаптонурия у пациента с вертебрально-базилярной недостаточностью: описание случая и обзор литературы // Consilium Medicum. 2017. № 19(2). С. 51–55.
- Башкова И. Б., Кичигин В. А., Безлюдная Н. В. и др. Охроноз: трудности постановки диагноза в практике врача-клинициста // Трудный пациент. 2016. № 10–11. С. 40–45.