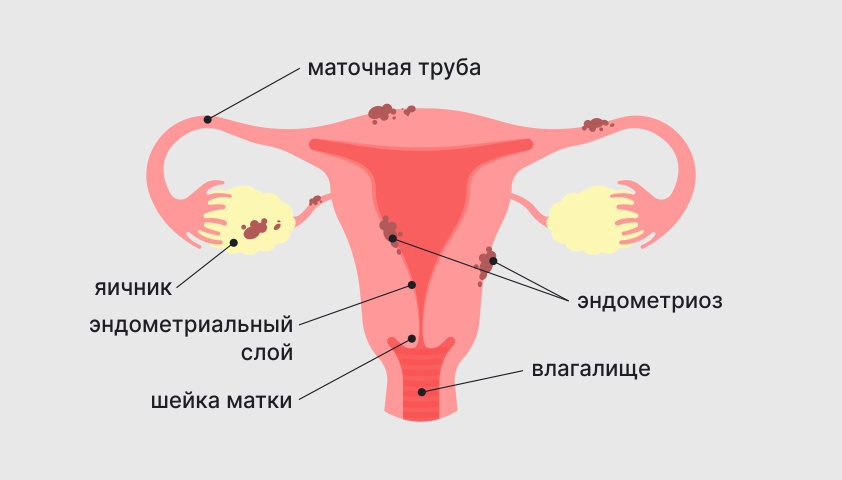
Шейка матки — нижняя часть матки длиной в среднем 3–4 сантиметра. Основная функция шейки матки — соединение влагалища и полости матки через цервикальный канал, заполненный слизью. У него есть два выхода: наружный ведёт во влагалище, а внутренний — в полость матки.
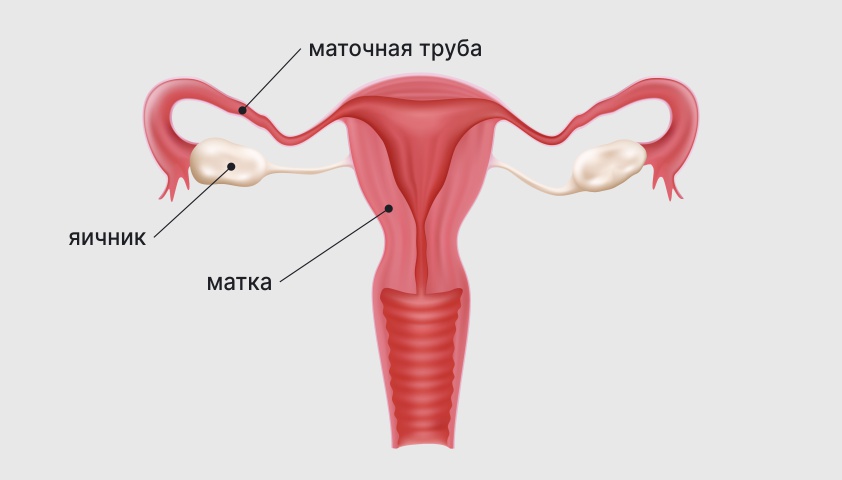
Строение женской репродуктивной системы
Во время менструации через цервикальный канал свободно выходит кровь и слизь. При овуляции он приоткрывается, чтобы пропустить сперматозоиды в матку. Во время беременности цервикальная слизь сгущается, герметично закрывая вход в матку для дополнительной защиты плода. Когда начинаются роды, слизистая пробка выходит, шейка раскрывается и ребёнок покидает полость матки через расширенный цервикальный канал.
Внешняя часть шейки матки, выходящая во влагалище, покрыта многослойным плоским эпителием — слизистой оболочкой, похожей на мягкую кожу. Она устойчива к кислотной среде влагалища и в целом более плотная по структуре. Однако у внешнего входа в цервикальный канал эпителий меняется — эту пограничную область называют зоной трансформации.
Изнутри, в цервикальном канале, шейку матки выстилает уже другая оболочка — однослойный цилиндрический эпителий, который активно вырабатывает щелочную слизь. Он не предназначен для контакта с кислотной средой влагалища и его значительно проще травмировать.
Об эрозии шейки матки чаще всего говорят, если происходит смещение эпителия из цервикального канала на влагалищную часть шейки матки. Однако термин «эрозия» считается устаревшим и не совсем корректным. Вместо него современные специалисты употребляют другой — «псевдоэрозия», или «эктопия».
«Эктопия шейки матки» — современный и точный термин, «эрозия» — устаревший.
Эрозия, эктопия и эктропион: разница
Слово «эрозия» происходит от латинского erosio — «разъедание». В медицине оно предполагает повреждение нормальных тканей.
Эрозия шейки матки (истинная) — патологическое повреждение нормального эпителия шейки матки из-за химического или механического воздействия.
Нарушение целостности плоского эпителия шейки встречается довольно редко. Чаще всего специалисты сталкиваются со смещением эпителия. В таком случае вместо «эрозии» современные руководства рекомендуют использовать другой термин — «псевдоэрозия», или «эктопия». Он происходит от древнегреческого слова ektopos («перемещённый») и лучше передаёт суть состояния.
Эктопия, или псевдоэрозия, шейки матки — смещение цилиндрического эпителия из цервикального канала наружу, на плоский эпителий шейки матки.
Эктропион — осложнённая форма эктопии шейки матки. Проявляется значительным смещением («выворачиванием») внутреннего эпителия из цервикального канала. Зарубежные источники часто используют только термин «эктропион», не выделяя эктопию как отдельное состояние.
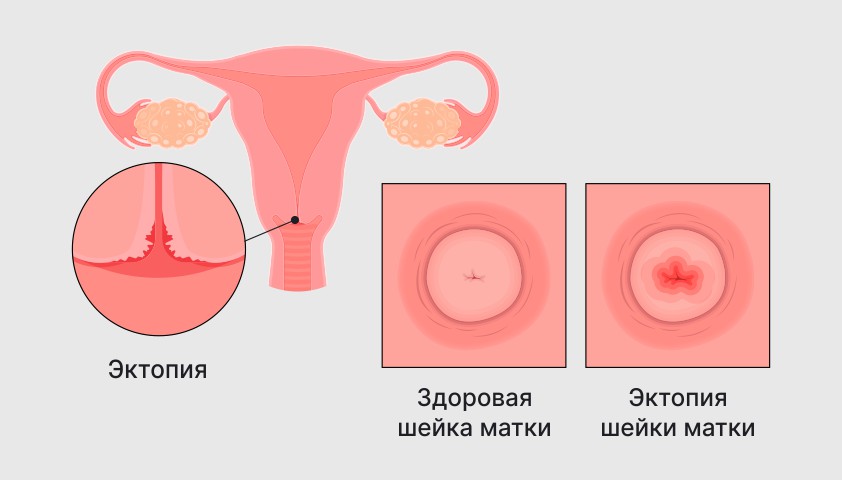
Эктопия шейки матки при осмотре выглядит как покраснение в области цервикального канала
Распространённость эктопии шейки матки
Истинную эрозию шейки матки диагностируют довольно редко — на неё приходится 5–10% от всех гинекологических нарушений.
Псевдоэрозия (эктопия) шейки матки в разных формах обнаруживается примерно у 50% пациенток. Это распространённое состояние.
Причины эрозии шейки матки
Истинная эрозия шейки матки развивается из-за химических или механических травм. Причиной повреждения слизистой оболочки могут стать различные гинекологические операции — выскабливания, аборты. Также к истинной эрозии может привести неправильное использование некоторых контрацептивов и средств личной гигиены и различные инфекционные заболевания.
Причины истинной эрозии шейки матки:
- воспаление шейки матки и цервикального канала — может развиться как следствие инфекции или гинекологических операций;
- инфекционное поражение влагалища, например гонорея;
- химические травмы — после проведения медицинских манипуляций или при самостоятельной обработке влагалища какими-либо средствами;
- механические травмы — после операций на шейке матки и цервикальном канале, грубого полового акта. Также к травматизации могут привести нераспространённые женские контрацептивы — шеечный колпачок или влагалищная диафрагма.
Псевдоэрозия, или эктопия, считается нормальным состоянием у женщин репродуктивного возраста. Дело в том, что цилиндрический эпителий цервикального канала восприимчив к женским половым гормонам эстрогенам. Под их влиянием он может слегка выйти за пределы канала.
Факторы, провоцирующие развитие эктопии:
- пубертатный период у девочек — во время полового созревания уровень половых гормонов повышается;
- применение гормональных препаратов, например противозачаточных таблеток с эстрогенами;
- беременность — при вынашивании ребёнка концентрация эстрогенов возрастает.
Также эктопия может быть врождённой. В норме во время развития плода женского пола цервикальный эпителий находится снаружи шейки матки. По мере формирования репродуктивной системы он уходит в цервикальный канал, а шейка покрывается плоским многослойным эпителием. Однако у некоторых девочек под влиянием материнских эстрогенов «остатки» цервикальной оболочки остаются на поверхности шейки матки.
Эктропион (врождённый) в большинстве случаев развивается по тем же причинам, что и эктопия. Однако во взрослом возрасте эктропион может появиться только из-за серьёзной травматизации шейки матки или цервикального канала. Например, в ходе гинекологической операции, преждевременных или стремительных родов, при которых шейка матки недостаточно раскрыта.
Виды эрозии шейки матки
Эрозия шейки матки, как упоминалось выше, делится на истинную и ложную — псевдоэрозию (эктопию). Кроме того, выделяют третью, осложнённую форму эктопии — эктропион.
Эрозия шейки матки по форме:
- истинная эрозия — повреждение плоского эпителия шейки матки;
- псевдоэрозия, эктопия — смещение цилиндрического эпителия из цервикального канала наружу с вытеснением нормального эпителия шейки матки;
- эктропион — выворачивание цилиндрического эпителия из цервикального канала наружу.
По форме возникновения истинная эрозия бывает только приобретённой. Эктопия и эктропион шейки матки могут быть как врождёнными, так и приобретёнными.
Эктопия и врождённый эктропион не считаются патологией.
Кроме того, все виды эрозии шейки матки (истинная, эктопия и эктропион) бывают осложнёнными и неосложнёнными.
Симптомы эрозии шейки матки
Истинная эрозия может проявляться болью глубоко во влагалище, а также нетипичными выделениями с примесью крови, дискомфортом при половом акте. В случае присоединения инфекции появятся присущие ей симптомы, например зуд, жжение, неприятный запах.
В некоторых случаях при истинной эрозии женщина не наблюдает никаких проявлений патологии, она протекает скрытно.
Как правило, при осмотре пациентки с истинной эрозией врач замечает изменения на шейке матки: слизистая оболочка вокруг цервикального канала становится красной и может кровоточить. Если поражение достаточно большое, истинная эрозия может сочетаться с воспалением шейки матки и цервикального канала.
Возможные симптомы истинной эрозии:
- непривычно большое количество слизистых выделений белого, молочного или зеленоватого цвета;
- примесь крови в выделениях из влагалища — они приобретают розоватый оттенок;
- боль или дискомфорт глубоко во влагалище;
- диспареуния — боль при вагинальном половом акте;
- дискомфорт или болевые ощущения при введении гигиенического тампона;
- иногда — боль внизу живота или в пояснице;
- зуд, жжение, неприятный запах и нетипичные выделения — при присоединении инфекции.
Эктопия шейки матки в большинстве случаев никак не проявляется. Чаще всего её обнаруживает врач-гинеколог после осмотра шейки матки, и диагноз становится неожиданностью для женщины. Эктопированный участок слизистой оболочки становится особенно заметным при окрашивании йодным раствором Люголя — он становится светлее и выделяется на фоне нормальных тканей шейки матки.
Возможные симптомы эктопии шейки матки:
- обильные межменструальные слизистые выделения — связаны с увеличением площади цилиндрического эндометрия, который вырабатывает цервикальную слизь;
- дискомфорт во время полового акта при глубоком введении полового члена во влагалище;
- незначительные кровянистые выделения после полового акта — могут появиться, так как в цилиндрическом эпителии больше кровеносных сосудов, он более тонкий и его легко повредить;
- незначительные влагалищные кровотечения при беременности;
- боль внизу живота, в пояснице (иногда).
Симптомы эктропиона могут варьироваться в зависимости от типа состояния. В большинстве случаев врождённый эктропион никак не проявляется либо его симптомы схожи с эктопией. Приобретённый эктропион всегда развивается на фоне механической травматизации цервикального канала. Его проявления могут быть более очевидными.
Возможные симптомы эктропиона:
- обильные слизистые выделения;
- дискомфорт при половом акте;
- при присоединении воспаления или инфекции — боль, зуд, жжение, нетипичные выделения из влагалища, неприятный запах;
- дискомфорт внизу живота без очевидной причины;
- нестабильный менструальный цикл (иногда, при врождённой форме).
Осложнения эрозии шейки матки
Осложнения и их варианты развития зависят от типа эрозии шейки матки. Однако важно отметить, что ни одно из состояний не считается онкогенным или предраковым. Эрозия, эктопия и эктропион — это доброкачественные изменения.
Осложнения истинной эрозии
Истинная эрозия может быть осложнена воспалением тканей влагалища (вагинит), шейки матки (кольпит) и цервикального канала (цервицит). В таком случае пациентку будет беспокоить вагинальная боль, сильный дискомфорт при половом акте, нетипичные или обильные слизистые выделения.
Также истинную эрозию могут осложнить различные инфекционные заболевания — это связано с повреждением естественного эпителия, который защищает ткани шейки матки и цервикальный канал от проникновения патогенов.
Осложнения эктопии шейки матки
Эктопия шейки матки также делает репродуктивную систему более уязвимой перед различными инфекциями. Это связано с тем, что нормальная среда влагалища кислотная.
В норме во влагалище женщины живут молочнокислые бактерии и грибок. Они вырабатывают молочную кислоту, которая служит своеобразным барьером для различных чужеродных микроорганизмов.
Если патогенных или условно-патогенных бактерий и грибков немного, они не выживают в кислой среде влагалища. А значит, не успевают добраться до цервикального канала, проникнуть в полость матки и распространиться дальше — на слизистую оболочку матки, маточные трубы и яичники.
Однако слизистая оболочка цервикального канала — цилиндрический эпителий — вырабатывает щелочную слизь и в целом приспособлена к щелочной, а не к кислотной среде. Смещение цервикальной слизистой оболочки за границы цервикального канала делает вход в него щелочным — а значит, буквально «распахивает дверь» многим патогенам, которые сумеют добраться до шейки матки.
К самым распространённым половым инфекциям, которые могут сопровождать эрозию и эктопию, относятся, например, гонорея, трихомониаз и уреаплазмоз.
Воспаление при эктопии может возникнуть вследствие травматизации цилиндрического эпителия на шейке матки или из-за инфекции.
Осложнения эктропиона
Эктропион — более тяжёлая форма эктопии — может вызывать те же осложнения, что и обычная эктопия. За одним исключением: при врождённой форме эктропиона у некоторых женщин наблюдается нестабильный менструальный цикл.
Также осложнение может возникнуть при заживлении эктопии и эктропиона. На месте бывшего цервикального эпителия появляются новообразования — наботовы кисты.
Механизм появления таких кист связан с тем, что нарастающий плоский эпителий не имеет протоков для желёз. Цилиндрический эпителий, закрытый плоским, продолжает вырабатывать слизь, но она не находит выхода и скапливается в небольших кистах.
Такие новообразования считаются доброкачественными и не требуют лечения, но при инфицировании они могут стать очагом хронического воспаления шейки матки.
Диагностика эрозии шейки матки
Диагностикой эрозии и эктопии шейки матки занимается врач — акушер-гинеколог.
Поскольку в большинстве случаев эрозия и эктопия протекают практически бессимптомно, у пациентки может не быть каких-либо жалоб на состояние здоровья.
Прежде всего врач обязательно проведёт «базовый» опрос для составления анамнеза. Спросит о перенесённых гинекологических заболеваниях, операциях, беременностях, родах и абортах — хирургических, медикаментозных, самопроизвольных (выкидыши). Иногда врача также интересует индекс массы тела пациентки — для этого он может уточнить её рост и вес.
Информация о менструальных циклах может дать врачу представление о вероятности патологии репродуктивной системы, поэтому перед посещением специалиста важно точно сформулировать ответы на три основных вопроса: регулярны ли менструальные циклы, сколько длится один цикл и какой день цикла идёт на момент посещения.
Вопрос о половой жизни и методах контрацепции позволяет врачу рассчитать риск половых инфекций или вероятность беременности пациентки.
Наследственные патологии — семейные онкологические заболевания и гинекологические нарушения у ближайших родственниц (мама, сёстры) — позволят врачу сузить диагностическое поле или станут поводом для более тщательного обследования.
Кроме того, на состояние репродуктивной системы влияют многие препараты. Важно перечислить все лекарства, которые женщина принимает внутрь или применяет местно (мази, растворы, гели и так далее). Особое значение имеют антибиотики и гормональные препараты.
Если есть дополнительные жалобы — например, обильные выделения из влагалища, дискомфорт, боль или другие нетипичные симптомы, — о них также важно сообщить врачу.
После сбора анамнеза врач предложит провести осмотр влагалища и шейки матки в гинекологическом кресле. Перед посещением врача можно вымыть наружные половые органы, однако нельзя промывать влагалище (спринцевание) — такая процедура может «размыть» клиническую картину различных патологий и запутать специалиста.
При осмотре влагалища с помощью расширителя (гинекологического зеркала) врач может заметить изменения слизистой оболочки на поверхности шейки матки. Они могут выглядеть как покраснения разной степени выраженности (от едва заметных до ярких).

Гинекологические зеркала бывают пластиковыми или металлическими — из хирургической стали
Проблема в том, что истинная эрозия и эктопия внешне выглядят одинаково. Отличить их друг от друга визуально практически невозможно. Более того, похожим образом выглядит и серьёзное предраковое изменение — цервикальная интраэпителиальная неоплазия (ЦИН). Чаще всего её называют дисплазией шейки матки.
Основная задача в диагностике истинной эрозии и эктопии — исключить дисплазию шейки матки и рак.
Для более подробного изучения слизистых оболочек врач может провести кольпоскопию. Такое исследование предполагает использование специального оборудования — кольпоскопа.
Кольпоскоп — устройство, похожее на бинокль, часто с источником света. Увеличительные стёкла или камера прибора укрупняют изображение шейки матки в несколько десятков раз. Это позволяет врачу подробно изучить эпителий и обнаружить даже самые незначительные нарушения.

Кольпоскоп
Если специалисту требуется больше информации или визуально изменения плохо видны, он может провести диагностическое окрашивание шейки матки уксусной кислотой или йодным раствором Люголя. Такая процедура позволяет выявить «неправильный» эпителий.
Перед окрашиванием шейки матки раствором Люголя врач обязательно уточнит, есть ли у пациентки аллергия на йод.
Лабораторные исследования позволяют провести дифференциальную диагностику и отличить истинную эрозию, эктопию и эктропион от предраковых и раковых изменений.
Для проверки общего состояния здоровья и выявления воспаления в организме врач может назначить клинический анализ крови.
Для диагностики возможных половых инфекций врач также возьмёт мазок. Патогенные микроорганизмы могут влиять на шейку матки и всю мочеполовую систему в целом.
Дополнительно специалист может взять пробу для исследования микрофлоры влагалища. Её изменение может говорить о различных заболеваниях репродуктивной системы.
Если врач подозревает эрозию или эктопию, он может назначить мазок с методом окраски биоматериала по Папаниколау (Pap-тест). Это микроскопическое исследование соскоба с шейки матки и из цервикального канала, которое позволяет обнаружить атипичные клетки и предраковые изменения.
Всем женщинам в возрасте от 21 до 65 лет раз в 3 года рекомендуется проведение цитологического исследования соскоба шейки матки и цервикального канала. Анализ можно делать и ранее, если девушка ведёт половую жизнь в течение 3 лет.
Цитология — особый метод диагностики, который позволяет выявить атипичные клетки. Их присутствие может говорить о злокачественных процессах в эпителии шейки матки.
Цитологию подразделяют на традиционную и жидкостную. Традиционная цитология — менее точный метод. При таком способе исследования врач берёт соскоб и переносит собранный материал на стекло, а цитощётку — инструмент для взятия соскоба — утилизирует. В результате часть собранных клеток не попадает в пробу и не анализируется. Средняя чувствительность такого исследования составляет около 60–70%.

Для цитологического исследования врач использует специальный инструмент — цитощётку
Жидкостная цитология считается золотым стандартом в диагностике предраковых изменений шейки матки. Она отличается тем, что биоматериал с цитощёточкой после взятия пробы помещается в контейнер (виалу) со специальной жидкостью. В результате в образец попадает больше клеток и чувствительность анализа повышается — при использовании современных технологий она может достигать 96%.
Вместе с цитологией врач может взять биоматериал для анализа на вирус папилломы человека. Дело в том, что ВПЧ отличается высокой онкогенностью и служит маркером предрасположенности к раку шейки матки.
Удобным вариантом для пациента считается сочетание жидкостной цитологии и анализа на ВПЧ в одном исследовании. Его можно проводить по одному образцу биоматериала, взятого с помощью соскоба.
Определение ВПЧ особенно важно проводить женщинам после 30 лет. Если вирус не выявлен, повторять исследование следует раз в 5 лет. Если выявлен — следует наблюдаться у врача, а также делать цитологию и анализ на ВПЧ ежегодно. Это позволит своевременно заметить злокачественные изменения и вылечить их до развития рака.
Лечение эрозии шейки матки
Истинную эрозию, развившуюся на фоне травмы шейки матки, лечат местными препаратами — вагинальными свечами и ранозаживляющими средствами. Как правило, если травма несерьёзная, истинная эрозия проходит самостоятельно.
Если же повреждение плоского эпителия шейки матки вызвано воспалением или инфекцией, врач будет лечить именно эти патологии. В таких случаях эрозия — это следствие основного заболевания, и она пройдёт после успешного излечения.
Эктопия и врождённый эктропион патологиями не считаются и лечения не требуют. Можно сказать, это особенность строения шейки матки и цервикального канала.
Однако если симптомы эктропиона влияют на жизнь пациентки, может быть показана отмена гормональных препаратов с эстрогеном, а также различные варианты прижигания шейки матки. Например, криодеструкция — «отмораживание» лишнего цилиндрического эпителия. В случае неэффективности криодеструкции применяются электрический, лазерный, радиоволновой и другие методы, которые позволяют убрать цервикальный эпителий с шейки матки. После заживления на месте эктопии или эктропиона нарастает многослойный плоский эпителий — тот, который должен быть «в идеале».
Приобретённый эктропион может требовать лечения, так как считается патологией и следствием травмирования шейки матки и цервикального канала. Его прижигают, удаляют с помощью радиоволновых, лазерных и электрических методов либо иссекают — такая операция называется эксцизией. В случае нарушения строения шейки матки проводят реконструктивную хирургическую операцию.
Прогноз эрозии шейки матки
Неосложнённые формы истинной эрозии легко поддаются лечению или могут пройти самостоятельно. Однако во избежание осложнений следует пройти осмотр и получить рекомендации от врача.
Эктопия в большинстве случаев никак не проявляется, не вызывает дискомфорта и не требует никакого лечения. Любые осложнения должны диагностироваться и лечиться индивидуально.
Эктропион, как и эктопия, может никак не проявляться. Он не считается патологией и не может привести к раку. Если у пациентки нет симптомов, которые мешают ей вести привычный образ жизни, такой эктропион не лечат. Со временем он может пройти сам.
Однако и эктопия, и эктропион снижают устойчивость репродуктивной системы к различным инфекциям. Потому женщинам с такой особенностью следует минимум раз в год проходить обследование у врача, а также по рекомендации врача сдавать анализы на ИППП и вирус папилломы человека.
При отсутствии ВПЧ эктопия и эктропион не приводят к раку, не представляют никакой опасности для здоровья, никак не влияют на способность к зачатию и на беременность.
Вирус папилломы человека
Во всех случаях эрозии, эктопии и эктропиона важна консультация врача. При необходимости он назначит лечение. Прогноз при своевременной терапии осложнений благоприятный.
Профилактика эрозии шейки матки
В целях профилактики истинной эрозии шейки матки следует соблюдать меры предосторожности во время полового акта — избегать действий, вызывающих неприятные ощущения и боль в области половых органов и влагалища.
При использовании гигиенического тампона важно вводить его строго в соответствии с инструкцией и своевременно вынимать из влагалища. В среднем тампоны рекомендуется менять раз в 4 часа. Некоторые специалисты рекомендуют отдавать предпочтение прокладкам. Считается, что они безопаснее.
Специфической профилактики врождённой эктопии и эктропиона нет. Для профилактики приобретённой формы заболеваний следует использовать барьерную контрацепцию (презервативы), избегать беспорядочных половых связей, регулярно (минимум раз в год) проходить осмотры у гинеколога и сдавать назначенные анализы.
Кроме того, приём гормональных контрацептивов должен проводиться строго под медицинским наблюдением. В таком случае врач может своевременно обнаружить эктопию при осмотре, порекомендовать другие препараты или методы контрацепции.
Источники
- Гинекология: национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. ГЭОТАР-Медиа, 2013.
- Цервикальная интраэпителиальная неоплазия, эрозия и эктропион шейки матки : клинические рекомендации / Министерства здравоохранения РФ. 2020.
- Aggarwal P., Amor A. Ben. Cervical Ectropion / StatPearls. 2022.
- Chang A R. ’Erosion’ of the uterine cervix; an anachronism // Aust N Z J Obstet Gynaecol. 1991. Vol. 31(4). P. 358–362. doi:10.1111/j.1479-828x.1991.tb02822.x
- Goldacre M. J., Loudon N., Watt B., et al. Epidemiology and clinical significance of cervical erosion in women attending a family planning clinic // Br Med J. 1978. Vol. 1(6115). P. 748–750. doi:10.1136/bmj.1.6115.748