Туберкулёз — это инфекционное заболевание, вызываемое микобактериями группы Mycobacterium tuberculosis complex.
Ежегодно регистрируется около 10 млн новых случаев болезни и порядка 1,4 млн смертей от туберкулёза.
Как правило, инфекция поражает лёгкие, но может затрагивать и суставы, кости, глаза, кожу и даже нервную систему.
Туберкулёз входит в перечень социально значимых заболеваний и заболеваний, представляющих опасность для окружающих.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) туберкулёз обозначается кодами А15 — А19 (с подвидами) в зависимости от того, какие органы страдают от инфекции и как она протекает.
Возбудитель туберкулёза
Туберкулёз вызывают патогенные микобактерии, относящиеся к классу Actinobacteria, порядку Actinomycetales, семейству Mycobacteriaceae, образующие группу Mycobacterium tuberculosis complex.
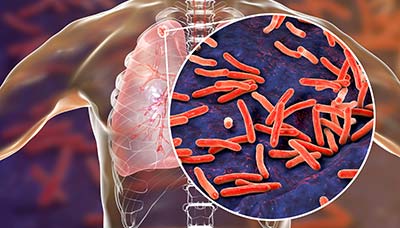
Бактерии Mycobacterium tuberculosis по форме напоминают палочки
В неё входят Mycobacterium tuberculosis, Mycobacterium bovis и её вариант — бацилла Кальметта — Герена (БЦЖ) и др. Однако до 95% случаев заболевания туберкулёзом вызваны Mycobacterium tuberculosis.
Бактерия Mycobacterium tuberculosis впервые была обнаружена немецким врачом и микробиологом Робертом Кохом. В его честь бактерию называют палочкой Коха.
О своём открытии учёный объявил 24 марта 1882 года, позже эту дату объявили Всемирным днём борьбы с туберкулёзом.
В состав микобактерий туберкулёза входят белки туберкулопротеиды, которые вызывают воспалительную реакцию с образованием гранулёмы — разрастания ткани, с помощью которого организм локализует очаг инфекции и изолирует его от остальных тканей.
Опасность микобактерий туберкулёза состоит и в том, что они очень устойчивы во внешней среде: выдерживают нагревание до +90 °C и охлаждение до −260 °C, не погибают под действием кислот, щелочей и спиртов в составе обычных дезинфицирующих средств и долго сохраняют жизнеспособность на поверхностях предметов. Так, если микобактерии с каплями слюны или мокроты осели на страницах книг, они остаются активными до 3 месяцев.
Для лечения туберкулёза используют различные антибиотики и их сочетания, однако некоторые штаммы микобактерий туберкулёза адаптировались к их действию и выработали устойчивость к противотуберкулёзным препаратам. В таком случае подбор подходящей схемы антибиотикотерапии усложняется: перед назначением препаратов и в процессе лечения проводят исследование лекарственной чувствительности микобактерий туберкулёза и по результатам анализа подбирают комбинацию лекарств или заменяют один препарат на другой.
Как передаётся туберкулёз
Туберкулёз чаще всего передаётся воздушно-капельным путём: микобактерии рассеиваются вокруг больного туберкулёзом при кашле, чихании, смехе.
Другие пути передачи туберкулёзной инфекции:
- воздушно-пылевой: высохшие на поверхностях капли мокроты и слизи с пылью поднимаются в воздух, откуда и попадают в организм человека;
- алиментарный: заражение происходит при употреблении в пищу инфицированного молока или мяса больных животных;
- контактный: при совместном использовании предметов личной гигиены, посуды и др.;
- внутриутробный: от больной матери к ребёнку (встречается редко).
Открытая форма туберкулёза
Бактериовыделителем, то есть человеком, который выделяет микобактерии и может заразить окружающих, становится не каждый больной туберкулёзом. Выделение микобактерий происходит наиболее активно, когда у пациента с туберкулёзом начался распад лёгочной ткани. Большинству людей это состояние известно как открытая форма туберкулёза.
Факторы риска
Заразиться туберкулёзом может каждый. Но, если иммунная система человека работает как следует, ей обычно удаётся успешно противостоять инфекции. А вот при ослаблении иммунитета риск инфицирования возрастает.
К снижению иммунной защиты приводят:
- ВИЧ-инфекция или СПИД;
- сахарный диабет;
- тяжёлые заболевания почек;
- онкологические заболевания;
- антибиотикотерапия;
- препараты для предотвращения отторжения пересаженных органов, иммуносупрессия;
- недоедание, анорексия;
- злоупотребление алкоголем;
- употребление психоактивных веществ.
Группы риска по заражению туберкулёзом:
- медицинские работники;
- сотрудники приютов для бездомных, домов престарелых;
- заключённые и сотрудники исправительных учреждений.
У людей, которые входят в эти группы, вероятность контакта с инфицированным туберкулёзом значительно выше.
Как развивается туберкулёз
Если микобактерии туберкулёза попали в организм, это ещё не значит, что у человека непременно возникнет заболевание.
Факторы, влияющие на вероятность инфицирования:
- продолжительность контакта с больным человеком;
- массивность инфекции, то есть количество микобактерий туберкулёза, полученных контактным лицом;
- состояние иммунной системы контактного лица.
Чаще всего первичная инфекция протекает незаметно, а микобактерии погибают. Однако у маленьких детей и взрослых со сниженным иммунитетом может развиться первичная инфекция с увеличением лимфатических узлов, а иногда и с поражением других органов, помимо лёгких. Инкубационный период туберкулёза широко варьируется.
У части людей возбудитель выживает в организме, не вызывая активного заболевания. Такую форму туберкулёза называют латентной (скрытой). В этой форме инфекция может существовать в организме длительное время, иногда на протяжении всей жизни. Латентные носители незаразны.
По оценкам ВОЗ, около четверти населения Земли — латентные носители туберкулёза.
Если же иммунитет таких людей ослабляется, латентная форма заболевания может перейти в активную, заразную.
Таким образом, болезнь развивается двумя основными путями:
- первичный туберкулёз: туберкулёзный процесс начинается сразу после инфицирования;
- вторичный туберкулёз: очаги туберкулёзной инфекции, которые уже были в организме инфицированного, на фоне ослабления иммунитета активируются, или микобактерии туберкулёза попадают в организм извне повторно (экзогенная суперинфекция).
Симптомы туберкулёза
Симптомы туберкулёза очень разнообразны. Но чаще всего их можно разделить на две группы. Сперва у пациента с туберкулёзом развивается синдром интоксикации, затем — симптомы со стороны поражённого микобактериями органа.
Признаки синдрома интоксикации:
- умеренное повышение температуры тела, особенно по вечерам;
- ночная потливость;
- слабость, утомляемость;
- снижение аппетита;
- потеря веса;
- головная боль;
- раздражительность.
При поражении лёгких обычно развивается кашель, иногда с кровохарканьем.
В случае внелёгочного туберкулёза выделить специфические признаки болезни ещё сложнее: они фактически ничем не отличаются от симптомов других заболеваний. Например, туберкулёз позвоночника вызывает боли в спине, туберкулёз почек — появление крови в моче.
Врач может заподозрить внелёгочный туберкулёз, если стандартная схема лечения оказалась неэффективной или пациент жалуется на частые рецидивы болезни. Ещё один тревожный симптом, который позволяет заподозрить туберкулёз, — появление у пациента свищей: каналов, соединяющих полость тела или полые органы с внешней средой или друг с другом.
Симптомы и признаки туберкулёза лёгких
Для большинства людей туберкулёз ассоциируется с болезнью лёгких, и неспроста: микобактерии, действительно, чаще всего поражают именно лёгкие.
Чахотка — так раньше называли туберкулёз лёгких. Болезнь была крайне распространённой и смертоносной: каждый 10-й житель городов в ХIХ веке умирал от туберкулёза.
Симптомы туберкулёза лёгких напоминают проявления острых респираторных заболеваний, что осложняет диагностику. Чтобы не пропустить болезнь, важно помнить о «красных флагах»: кашель с мокротой, который продолжается больше 3 недель, боль в груди при дыхании, кровохарканье, длительная температура выше 37,5 °C, слабость, ночная потливость, непреднамеренная потеря веса.
Кашель с кровью, боль в груди, ночная потливость — эти симптомы могут свидетельствовать о туберкулёзе
Если есть любой симптом из этого списка, необходимо обратиться к врачу!
Классификация
Существует несколько классификаций туберкулёзной инфекции. Например, в некоторых странах туберкулёз делят на лёгочный и внелёгочный. При этом лёгочный туберкулёз может быть:
- с бактериовыделением или его отсутствием;
- деструктивный или протекающий без деструкции ткани лёгких.
В России используют более подробную классификацию форм болезни.
Формы туберкулёза органов дыхания:
- Первичный туберкулёзный комплекс. Это форма первичного туберкулёза, которая обычно протекает без выраженных симптомов. Очаг поражения в лёгких при этом обычно закрывается капсулой. Пациент не заразен.
- Туберкулёз внутригрудных лимфатических узлов. При этой форме инфекция поражает разные группы лимфатических узлов.
- Диссеминированный туберкулёз лёгких. Эта форма болезни развивается из-за распространения мелких очагов воспаления по всей поверхности лёгких. Может протекать как острый, подострый и хронический.
- Очаговый туберкулёз лёгких. Форма заболевания, при которой в одном или обоих лёгких точечно появляются образования диаметром не больше 1 см.
- Инфильтративный туберкулёз лёгких. Эта форма болезни сопровождается возникновением очагов воспаления в лёгких диаметром больше 1 см. Может сопровождаться разрушением ткани лёгких.
- Казеозная пневмония. Это тяжёлая форма туберкулёза лёгких, которая сопровождается выраженной интоксикацией, лихорадкой, массивным воспалением и последующим распадом ткани лёгких с образованием в них полостей. Такая форма болезни сопровождается обильным бактериовыделением.
- Туберкулёма (туберкулома) лёгких. При этой форме болезни в лёгком образуется воспалительный очаг диаметром больше 1 см, заключённый в капсулу. Внутри него лёгочная ткань разрушается.
- Кавернозный туберкулёз лёгких. При такой форме туберкулёза в лёгком образуется каверна — большая полость. Завершающая стадия этого процесса, которая сопровождается фиброзными изменениями, то есть разрастанием соединительной ткани лёгких, называется фиброзно-кавернозным туберкулёзом лёгких.
- Цирротический туберкулёз лёгких. При этой форме болезни нормальная ткань лёгкого замещается грубой соединительной тканью. Это последняя стадия туберкулёза лёгких. Она встречается очень редко, в основном у пациентов, которые не получали лечения.
- Туберкулёзный плеврит. В этой форме воспаление возникает в оболочке лёгких — плевре. Особая разновидность туберкулёзного плеврита — эмпиема (скопление гноя в полости плевры).
- Туберкулёз бронхов, трахеи, верхних дыхательных путей.
- Туберкулёз органов дыхания, комбинированный с профессиональными пылевыми заболеваниями лёгких (кониотуберкулёз).
По фазе туберкулёзный процесс делят на:
- фазу инфильтрации, распада, обсеменения;
- фазу рассасывания, уплотнения, рубцевания, обызвествления.
По наличию бактериовыделения туберкулёз подразделяют на:
- процесс с выделением микобактерий туберкулёза (МБТ+);
- процесс без выделения микобактерий туберкулёза (МБТ−).
Внелёгочный туберкулёз делят по локализации воспалительного процесса на:
- туберкулёз нервной системы;
- туберкулёзный менингит;
- менингиальную туберкулёму;
- туберкулёз костей и суставов;
- туберкулёз мочеполовых органов;
- туберкулёз надпочечников;
- туберкулёзную периферическую лимфаденопатию;
- туберкулёз кишечника, брюшины и брыжеечных лимфатических узлов;
- туберкулёз глаза;
- туберкулёз уха;
- туберкулёз кожи и подкожной клетчатки и другие.
Осложнения при туберкулёзе
При туберкулёзе органов дыхания осложнениями могут стать кровохарканье и лёгочное кровотечение, спонтанный пневмоторакс (скопление воздуха за грудиной, что приводит к нарушению функции лёгких), сердечно-лёгочная недостаточность, ателектаз (потеря воздушности участком лёгкого), амилоидоз (отложение в тканях особого вещества — амилоида), появление свищей.
Даже если туберкулёз органов дыхания излечен, в тканях могут остаться патологические изменения.
Осложнениями туберкулёза почек могут стать хроническая почечная недостаточность, формирование свища в районе поясницы, повышенное давление.
Туберкулёз мужских половых органов может сопровождаться такими осложнениями: свищами мошонки и промежности, бесплодием, сексуальной дисфункцией.
Осложнения при туберкулёзе органов брюшной полости: перфорация язв с развитием перитонита или абсцессов брюшной полости, кишечное кровотечение, кишечная непроходимость.
Диагностика туберкулёза
Симптомы болезни многообразны, так как она может поражать различные органы и ткани, а иногда локализуется сразу в нескольких органах. Это затрудняет диагностику заболевания.
Скрининг туберкулёза и выявление латентной инфекции
Скрининг туберкулёза, а также выявление латентной инфекции может производиться методами иммунодиагностики. Они оценивают реакцию иммунной системы человека на антигены (специфические белки) микобактерий туберкулёза.
Иммунодиагностические тесты могут проводиться двумя способами: in vivo и in vitro.
Термин in vivo указывает на проведение исследования на живом организме. Наиболее распространённый тест такого рода — проба Манту.
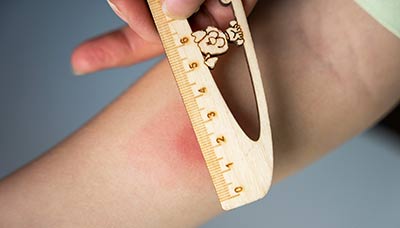
При проведении пробы Манту пациенту вводят туберкулёзный аллерген и проверяют кожную реакцию в месте укола
У такого способа диагностики есть несколько существенных недостатков:
- субъективность при интерпретации результатов: врач, который осматривает кожу, принимает решение, считать ли реакцию положительной;
- недостаточная диагностическая чувствительность у пациентов с иммунодефицитом;
- вероятность ложноположительных результатов: выраженная кожная реакция может развиться у пациентов, которые привиты БЦЖ или инфицированы нетуберкулёзными микобактериями;
- вероятность развития аллергической реакции не на туберкулёзный аллерген, а на прочие компоненты пробы;
- невозможность различить по результатам исследования латентную и активную формы болезни.
Скрининговые тесты на туберкулёз, выполняемые in vitro, — это анализы «в пробирке»: заранее взятый у человека биоматериал исследуется в лаборатории. Реакцию иммунной системы человека на возбудителя туберкулёза in vitro можно оценить с помощью IGRA-тестов.
IGRA-тесты (interferon-gamma release assays) проводятся так: в пробу крови добавляют антигены — особые белки возбудителя болезни. Когда человек инфицирован туберкулёзом, иммунные клетки его крови (Т-лимфоциты) уже «знают» туберкулёзные антигены, поэтому при повторной «встрече» реагируют на них, высвобождая гамма-интерферон. Если это вещество обнаруживается в пробе в значительном количестве, можно сделать вывод об инфицировании пациента.
Преимущества IGRA-тестов:
- Высокая специфичность и чувствительность: в отличие от кожного теста, IGRA-исследования крайне редко дают ложноположительные и ложноотрицательные результаты, а также позволяют заподозрить заболевание, даже если инфицирование произошло недавно.
- Безопасность: в отличие от кожного теста, IGRA-тесты не вызывают аллергии и побочных эффектов, потому что в организм не вводятся никакие посторонние вещества.
- Вакцинация БЦЖ не влияет на результат IGRA-тестов.
В то же время важно помнить, что ни проба Манту, ни IGRA-тесты не позволяют отличить активную форму туберкулёза от латентной. По этой причине результат анализа должен быть сопоставлен с клинической картиной болезни, данными рентгенологической диагностики и другими исследованиями.
Диагностика туберкулёза лёгких
Главный метод раннего выявления туберкулёза лёгких — это флюорография (рентгенологическое исследование грудной клетки). К сожалению, он не обладает высокой точностью.
Более современный метод лучевой диагностики — компьютерная томография (КТ) органов грудной клетки. Такое исследование позволяет оценить поражение лёгких при туберкулёзе с высокой точностью.
Также информативно микроскопическое исследование мокроты на наличие микобактерий туберкулёза: тест позволяет выявить около половины реальных случаев заболевания.
Диагностика внелёгочных форм туберкулёза
Для дополнительной диагностики туберкулёза, в том числе его внелёгочных форм, используются молекулярно-биологические методы, один из них — оценка уровня антител (защитных белков, которые иммунная система вырабатывает, когда организм атакуют микобактерии туберкулёза).
Лечение туберкулёза
Лечением туберкулёза занимается врач-фтизиатр.
Согласно клиническим рекомендациям, основной способ лечения любого туберкулёза, как лёгочного, так и внелёгочного, — это антибиотикотерапия. При этом пациенту подбирают комбинацию противотуберкулёзных препаратов и антибиотиков, чтобы подавить размножение микобактерий туберкулёза и уничтожить их.
Для лечения туберкулёза применяют пять режимов антибиотикотерапии. Чтобы подобрать нужный режим, сперва исследуют чувствительность возбудителя к разным препаратам.
Однако серьёзную проблему для здравоохранения во всём мире представляет формирование у некоторых разновидностей микобактерий туберкулёза множественной лекарственной устойчивости за счёт мутаций возбудителя болезни. О множественной лекарственной устойчивости говорят, когда микобактерии нечувствительны сразу к двум противотуберкулёзным препаратам — изониазиду и рифампицину. Появление устойчивых микобактерий серьёзно затрудняет лечение туберкулёза.
В некоторых случаях, помимо антибиотикотерапии, пациенту с туберкулёзом может потребоваться хирургическое лечение.
Прогноз
Если лечение начато своевременно, а у пациента нет сопутствующих серьёзных патологий вроде ВИЧ-инфекции, прогноз, как правило, благоприятный: туберкулёз можно вылечить, но потребуется длительная терапия.
Профилактика туберкулёза
Основные меры по профилактике туберкулёза:
- соблюдение личной гигиены,
- регулярная влажная уборка дома,
- поддержание здорового образа жизни,
- вакцинация БЦЖ.