Зеркальный синдром — это расстройство, при котором отёки и ухудшение самочувствия у беременной возникают как следствие отёка плаценты или водянки плода. Водянка плода — накопление большого количества жидкости в плодных оболочках и всех полостях развивающегося организма из-за аномалий развития, инфекций или проблем сердечно-сосудистой системы.
Зеркальный синдром также известен как синдром Баллантайна, или тройной отёк.
Впервые это состояние описал шотландский врач Джон Уильям Баллантайн в 1892 году. В статье он проанализировал клинический случай, когда отёк у беременной исчез после родов. Удивительнее было то, что у родившегося малыша был обнаружен аналогичный отёк, который также вскоре прошёл. Баллантайн назвал это состояние зеркальным синдромом.

Врач Джон Уильям Баллантайн первым описал симптомы тройного отёка. Фото: A. Swan Watson, CC BY 4.0
Статья Баллантайна была опубликована в научном журнале только как наблюдение, в работе не содержалось рекомендаций по диагностике или лечению. Однако она дала толчок дальнейшему исследованию зеркального синдрома.
Причины зеркального синдрома у беременных
Считается, что появлению зеркального синдрома при беременности способствуют фетоплацентарные заболевания — различные нарушения кровоснабжения плода, функции или развития плаценты. Любое из таких состояний может приводить к осложнениям беременности и негативно влиять на здоровье ребёнка.
Фетоплацентарные заболевания, вызывающие развитие зеркального синдрома:
- внутриутробная инфекция плода — например, вызванная парвовирусом В19V;
- эритробластоз (гемолитическая болезнь), возникающий при резус-несовместимости крови плода и матери;
- наследственная патология — например, гемоглобиновая болезнь Барта, из-за которой возникает тяжёлая анемия плода;
- хориоангиома — опухоль, которая развивается в плаценте и вызывает кислородное голодание у плода;
- фето-фетальный трансфузионный синдром (ФФТС) — может возникнуть при многоплодной беременности, когда один плод получает больше крови, чем другой;
- аномалии развития плода, которые приводят к тяжёлым аритмиям или нарушают нормальное формирование дыхательных путей.
Истинная распространённость зеркального синдрома неизвестна, поскольку в литературе описано очень мало случаев. Точный механизм, лежащий в основе зеркального синдрома, также не установлен.
Симптомы зеркального синдрома у беременных
Симптомы зеркального синдрома обычно проявляются ближе к концу второго или началу третьего триместра. Часто они похожи на признаки другого грозного осложнения беременности — преэклампсии.
Симптомы зеркального синдрома, сходные с признаками преэклампсии:
- задержка жидкости в организме женщины (отёки);
- повышение артериального давления;
- белок в моче (протеинурия).
Одинаковые симптомы обоих заболеваний могут привести к неправильной диагностике, ухудшению состояния плода и здоровья беременной.
В отличие от преэклампсии, повышенное артериальное давление — не постоянный признак зеркального синдрома. По данным исследований, артериальная гипертензия наблюдалась в 60,7% случаев.
Первые симптомы появляются в сроки от 16 до 34 недель беременности.
Среди субъективных жалоб пациенток преобладают:
- быстрая прибавка веса,
- отёки в разных областях тела,
- головные боли,
- слабость,
- дискомфорт в области живота.

Быстрое увеличение веса во время беременности может свидетельствовать о задержке жидкости в организме
Диагностика зеркального синдрома
Диагностика зеркального синдрома осложняется тем, что состояние встречается крайне редко, а его признаки очень напоминают преэклампсию.
Особенность синдрома в том, что он связан с нарушением развития плода, а не с проблемами в организме матери, как в случае преэклампсии.
При установлении диагноза врач направляет беременную на ультразвуковое исследование плода (УЗИ). С помощью этого метода можно выявить:
- пороки развития плода;
- водянку плода (патологическое скопление жидкости в полостях организма плода);
- избыток жидкости в плодных оболочках;
- нарушение кровообращения в пупочной вене;
- увеличение размеров матки.
По данным УЗИ врач может сделать предварительные выводы в пользу того или иного диагноза. Например, аномалии развития сердца, водянка плода и избыточное количество околоплодных вод указывают на развитие зеркального синдрома.
УЗИ — важный метод диагностики зеркального синдрома и оценки развития плода
Существует мнение, что один из ключевых лабораторных признаков, по которым можно отличить зеркальный синдром от преэклампсии, — гемодилюция ГемодилюцияЭто состояние, при котором уровень красных кровяных клеток и других форменных элементов крови снижается, а объём плазмы увеличивается, что приводит к разбавлению крови. (разбавление крови). Чтобы выявить её, врач назначает исследование состава крови, определение объёма красных кровяных клеток (эритроцитов) и концентрации белка в плазме.
Дополнительно врач может назначить анализ на определение белка в моче. Хотя протеинурия может быть признаком и преэклампсии, и зеркального синдрома, исследование имеет важное значение для оценки общего состояния и тяжести заболевания.
Из-за отёка тканей плаценты нарушается её питание и кровоснабжение. Чтобы нормализовать ситуацию, организм беременной включает компенсаторный механизм — увеличивает концентрацию гормона альдостерона АльдостеронГормон коры надпочечников, который участвует в регуляции уровня солей и воды в организме.. Это ведёт к повышению артериального давления и задержке жидкости в тканях. Анализ на альдостерон может помочь врачу при установлении диагноза и выборе дальнейшей тактики терапии.
Некоторые исследования подтверждают, что плацента при водянке плода в большом количестве вырабатывает fms-подобную тирозинкиназу-1 (sFlt-1) — белок, который необходим для роста и развития кровеносных сосудов плаценты. Уровень sFlt-1 в крови беременной может повышаться и при преэклампсии, однако при зеркальном синдроме это произойдёт с большей вероятностью.
Лечение зеркального синдрома во время беременности
Каждый случай зеркального синдрома имеет свою причину и требует индивидуального подхода к лечению. Поэтому решение о назначении той или иной терапии врач принимает с учётом результатов обследования, состояния пациентки, срока беременности и возможности внутриутробного лечения (медикаментозного или хирургического).
Если выявлена обратимая причина заболевания, а состояние матери и плода стабильно, то могут быть предприняты попытки лечения.
Примеры лечения зеркального синдрома в зависимости от основной причины:
- внутриматочное переливание крови при анемии плода;
- трансплацентарное лечение плода антиаритмическими препаратами при нарушении у него сердечного ритма;
- внутриутробная операция при фето-фетальном трансфузионном синдроме — состоянии, при котором два плода развиваются с одной плацентой, при этом один из них (реципиент) получает больше кислорода и питательных веществ в ущерб другому (донору).
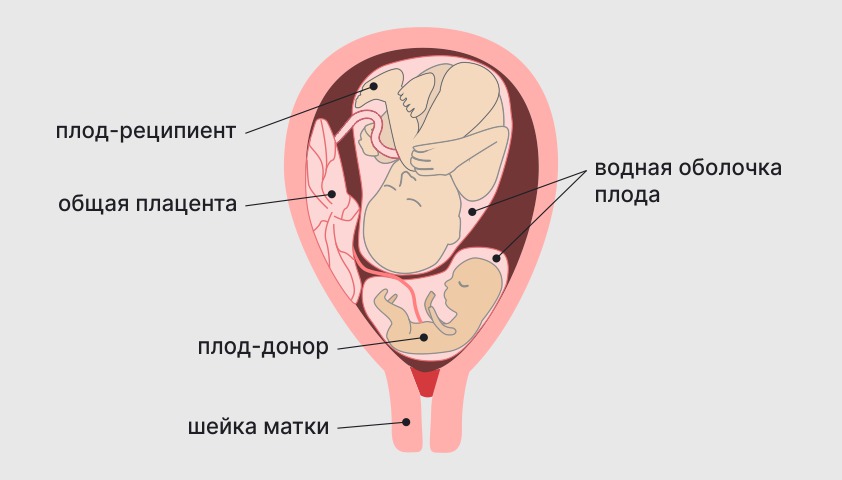
При многоплодной беременности плод, получающий меньше кислорода, погибает в 80–100% случаев, если не предпринимать никаких мер
Если удаётся успешно устранить водянку плода, это приводит к исчезновению симптомов зеркального синдрома у матери.
При зеркальном синдроме более чем в 50% случаев плод гибнет, несмотря на лечение.
В тяжёлых случаях и на более ранних сроках беременности — когда нет возможности устранить причину заболевания плода (например, при пороках развития, опухолях) и есть угроза для жизни матери — врач может принять решение о медицинском прерывании беременности.
После аборта здоровье женщины быстро восстанавливается. В дальнейшем проводят всестороннее обследование, выявляют и устраняют возможную причину зеркального синдрома. После этого у женщины будет шанс выносить и родить здорового малыша.
Самый эффективный метод улучшения состояния женщины на более поздних сроках беременности — родоразрешение через кесарево сечение. Вне зависимости от патологии плода симптомы у матери исчезают через 1–2 недели после родов, а новорождённого направляют в отделение интенсивной терапии, где проводят лечение в зависимости от состояния.
Источники
- Хамидуллин З. Г., Мырзабекова А. Ж., Тажибаева К. Д. и др. Случай материнского зеркального синдрома // Астана медициналық журналы. 2022. Специальный выпуск № 1. С. 266–270.
- Zon E. M., Lah N. A. Z. N., Hoo P. S. Late-onset mirror syndrome // Malays Fam Physician. 2021. Vol. 16(1). P. 129–132. doi:10.51866/cr1099
- Braun T., Brauer M., Fuchs I., et al. Mirror syndrome: a systematic review of fetal associated conditions, maternal presentation and perinatal outcome // Fetal Diagn Ther. 2010. Vol. 27(4). P. 191–203. doi:10.1159/000305096
- El Mangoub F., Bouhou R. A., Idri Z., et al. Ballantyne syndrome complicated by eclampsia: about a case and literature review // Pan Afr Med J. 2018. Vol. 30. P. 238. doi:10.11604/pamj.2018.30.238.15296