Воспаление слизистой оболочки желудка может возникать по разным причинам. Часто виновниками гастрита становятся инфекции и нарушение питания.
Причины острого гастрита
Острый гастрит возникает при попадании в желудок агрессивных веществ и патогенов. Его симптомы — боль, тошнота, рвота, отрыжка — проявляются быстро и выраженно.
Причины острого гастрита:
- попадание в желудок патогенной микрофлоры — кишечная палочка, стафилококк, стрептококк;
- отравление некачественной едой или напитками;
- употребление больших доз алкоголя или лекарств;
- воздействие на слизистую оболочку ядов, кислот, щелочей, солей тяжёлых металлов;
- механическое повреждение желудка, например при проникающих ранениях брюшной полости, проглатывании острых предметов или после инструментальных исследований.
Если в желудок попали химикаты, яды или какой-то предмет — следует как можно скорее вызвать врача!
Причины хронического гастрита
Причиной хронического гастрита часто становится заражение бактерией хеликобактер пилори (Helicobacter pylori). Микроорганизм живёт и размножается в кислой среде желудка.
Продуктом деятельности хеликобактера становится «аммиачное облако», которое защищает саму бактерию, но вредит слизистой оболочке желудка, вызывая её воспаление. Для формирования комфортной среды хеликобактер также выделяет фермент уреазу, который токсичен для слизистой оболочки и усиливает воспалительную реакцию. Жизнедеятельность микроорганизма оказывает патогенное воздействие: борясь за выживание, бактерия вредит клеткам желудка.
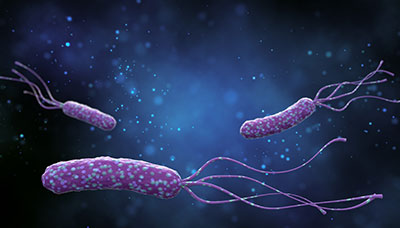
Благодаря длинным жгутикам бактерия Helicobacter pylori способна передвигаться в густой слизи, прикрепляться к клеткам желудка и повреждать их
Воздействие токсинов и химических веществ — ещё одна распространённая причина хронического гастрита. Например, слизистая оболочка желудка воспаляется при длительном бесконтрольном приёме нестероидных противовоспалительных средств (НПВС), курении, злоупотреблении алкоголем, а также при забросе жёлчи и содержимого двенадцатиперстной кишки в желудок у пациентов с дуоденогастральным рефлюксом.
Гастрит часто развивается на фоне других хронических проблем пищеварительной системы, например рефлюксной болезни (ГЭРБ) или патологии жёлчного пузыря.
Сказываются и аутоиммунные заболевания, при которых организм атакует клетки слизистой оболочки желудка — вырабатывает против них антитела. Это приводит к снижению кислотности и нарушению пищеварения. Такое состояние может развиваться, например, при аутоиммунном тиреоидите, полиэндокринном синдроме, сахарном диабете 1-го типа.
Симптомы гастрита
И острый, и хронический гастрит могут проявляться дискомфортом в эпигастральной области — верхней части живота.

Эпигастральная (или, как её часто называют, подложечная) область — это проекция желудка на переднюю брюшную стенку
Другие признаки гастрита:
- тяжесть после еды,
- чувство наполненности даже при небольшом количестве пищи,
- тошнота и рвота.
У некоторых пациентов повышается температура тела — до 37,0–37,5 °С. Это происходит при острых формах или рецидиве хронического гастрита.
Хронический гастрит в подавляющем большинстве случаев протекает бессимптомно.
Развитие гастрита
Переваривание пищи происходит при участии желудочного сока, содержащего соляную кислоту. Сам желудок защищён от разрушительного воздействия кислоты специфической гелеобразной слизью, которая покрывает стенки органа изнутри.
Благодаря такому естественному барьеру слизистую оболочку желудка не повреждает периодически употребляемая острая пища, горячие напитки, алкоголь и лекарства.
При длительном или сильном негативном воздействии, а также при инфицировании хеликобактером защитный барьер может не справиться. В результате повреждаются клетки слизистой оболочки желудка и развивается её воспаление — гастрит.
Виды гастрита
От вида гастрита во многом зависит подход к его лечению. Выявить причины, степень воспаления, тяжесть течения болезни и подобрать необходимые препараты может только врач.
Хронический гастрит классифицируют по причине возникновения болезни, влиянию воспаления на выработку желудочного сока, по локализации и результатам эндоскопического исследования.
По причинам возникновения болезни:
- бактериальный — развивается из-за деятельности бактерии хеликобактер пилори;
- химико-токсический — возникает из-за регулярного воздействия на слизистую оболочку желудка агрессивных веществ (лекарств, алкоголя, никотина) или из-за заброса жёлчи из двенадцатиперстной кишки при дуоденогастральном рефлюксе;
- аутоиммунный — прогрессирует под влиянием антител, которые организм вырабатывает против клеток слизистой оболочки желудка при ряде аутоиммунных заболеваний.
По влиянию на выработку желудочного сока и процессы переваривания пищи:
- неатрофический — воспаление затрагивает поверхностный слой слизистой оболочки желудка, при этом продолжается нормальная выработка желудочного сока, пищеварительных ферментов, защитной слизи;
- атрофический — из-за постоянного воспаления истончается слизистая оболочка желудка и уменьшается количество желёз, которые вырабатывают ферменты и желудочный сок. В результате ухудшается переваривание пищи, а место желудочных желёз занимают кишечные клетки, которые со временем могут переродиться в злокачественную опухоль.
По локализации:
- гастрит тела желудка — поражает центральную часть органа;
- гастрит антрального отдела — затрагивает нижний сегмент желудка, который переходит в двенадцатиперстную кишку;
- гастрит всех отделов желудка — пангастрит.
По результатам эндоскопического обследования:
- поверхностный — покраснение слизистой оболочки, усиление сосудистого рисунка и повышенное образование слизи;
- атрофический — слизистая оболочка бледная, рельеф складок желудка сглажен;
- эрозивный — видны неглубокие дефекты внутренней оболочки в разной степени заживления;
- геморрагический — среди эрозий находятся островки с внутрислизистыми кровоизлияниями.
Во время эндоскопического исследования врач может обнаружить сопутствующие патологии, например дуоденогастральный рефлюкс. В таком случае повреждение слизистой оболочки усиливается из-за заброса в просвет желудка содержимого двенадцатиперстной кишки.
Поскольку хронический гастрит развивается годами, в течении болезни отмечают периоды обострения и периоды ослабления, исчезновения симптомов — ремиссии.
Осложнения гастрита
Воспаление слизистой оболочки желудка без должного лечения приводит к осложнениям: от язвенной болезни до рака желудка.
У мужчин с гастритом язва желудка развивается в 2–4 раза чаще, чем у женщин.
К развитию язвы приводит гастрит, возникший из-за инфицирования хеликобактером. В таком случае на внутренней поверхности желудка образуются глубокие ранки — язвенные дефекты. Они затрагивают слизистую оболочку, подслизистый и даже мышечный слой органа, могут вызывать кровотечения.
Язвенный дефект на слизистой оболочке желудка
Язвенный дефект на слизистой оболочке желудка


Анемия возникает как следствие хронической кровопотери при язве желудка или как результат недостаточного усвоения железа и витамина B12, которые в норме всасываются стенками желудка и кишечника.
Самое серьёзное последствие гастрита — рак желудка. Под влиянием длительного воспаления происходит атрофия слизистой оболочки, а её клетки замещаются нетипичными. Со временем эти клетки могут трансформироваться в злокачественную опухоль — рак желудка.
Диагностика гастрита
Диагностикой и лечением гастрита занимается терапевт или гастроэнтеролог. Сделать предварительные выводы врач может уже на этапе опроса и осмотра пациента.
Для подтверждения диагноза и выявления причины воспаления слизистой оболочки желудка понадобятся лабораторные и инструментальные исследования.
Лабораторная диагностика
Биохимический анализ крови, а также общеклиническое исследование крови и мочи помогут оценить активность воспалительного процесса и состояние организма человека в целом.
Самая частая причина хронического гастрита — бактерия Helicobacter pylori. Поэтому врач может назначить исследования для выявления этой инфекции.
Гастропанель позволяет оценить состояние слизистой оболочки желудка, выявить атрофические изменения и их распространённую причину — хеликобактерную инфекцию.
Копрограмма — комплексный анализ кала — позволяет косвенно судить о том, насколько хорошо переваривается пища, есть ли воспаление и кровотечение в желудочно-кишечном тракте.
Исследования крови и анализ кала на скрытую кровь нужны, чтобы выявить причину анемии, обнаружить возможное кровотечение.
Инструментальная диагностика
Обнаружить воспаление слизистой оболочки можно с помощью эндоскопического исследования. Для осмотра верхних отделов пищеварительного тракта врач-гастроэнтеролог назначает эзофагогастродуоденоскопию (ЭГДС).
Визуализация слизистой оболочки желудка при эзофагогастродуоденоскопии
ЭГДС проводится с помощью тонкой трубки с камерой на конце. Процедура длится не более 20 минут и даёт возможность детально осмотреть стенки пищевода, желудка и двенадцатиперстной кишки, сделать снимки, взять образцы тканей из разных отделов желудка (биопсия).
Способность желудка вырабатывать и нейтрализовывать соляную кислоту оценивают с помощью внутрижелудочной pH-метрии. В зависимости от жалоб и течения болезни врач определит, будет это экспресс-метод или продолжительное исследование.
Рентгенологическое исследование помогает изучить работу желудка в динамике, оценить размеры органа, особенности его строения и рельеф внутренней оболочки.
Перед началом исследования пациенту дают выпить жидкость без вкуса и запаха — контрастное вещество. Оно заполняет желудок, позволяя сделать чёткие снимки органа. Из организма контраст выводится естественным путём в течение 24 часов, дискомфорта не доставляет.
Лечение гастрита
Гастрит лечат амбулаторно. Схема лечения зависит от причин и стадии болезни.
Пациентам с хеликобактерной инфекцией проводят эрадикационную терапию — полное уничтожение бактерии. В схему лечения включают антибиотики, ингибиторы протонной помпы и препараты висмута.
Если воспаление слизистой оболочки желудка не связано с хеликобактером, потребуются лекарства с другим механизмом действия.
Препараты, которые врач может назначить:
- ингибиторы протонной помпы и блокаторы гистаминовых H2-рецепторов — для снижения секреции соляной кислоты;
- прокинетики — для улучшения моторики желудка (двигательной активности);
- антациды — для нейтрализации соляной кислоты.
Если гастрит возник из-за длительного приёма нестероидных противовоспалительных средств (НПВС), врач поможет подобрать обезболивающие из другой группы.
Изменения образа жизни, которые необходимы пациентам с гастритом:
- избегать переедания и длительных перерывов между приёмами пищи — есть небольшими порциями 4–6 раз в день;
- составить разнообразный, но щадящий рацион — запечённые, тушенные или приготовленные на пару продукты без грубой клетчатки и с низким содержанием жира;
- тщательно пережёвывать пищу — так желудку будет проще переваривать её;
- есть не позднее чем за 2 часа до сна.
Питание при гастрите
При остром гастрите может быть полезна щадящая диета. Иногда корректировка рациона помогает снизить активность воспаления слизистой оболочки желудка.
В первые 2–3 дня от начала острого гастрита врач может рекомендовать пациенту:
- измельчать пищу до состояния пюре, чтобы не нагружать желудочно-кишечный тракт;
- отказаться от острых, жареных, маринованных, кислых, копчёных блюд, газированных напитков — всего, что вызывает раздражение слизистой оболочки и усиливает выделение желудочного сока;
- контролировать температуру готовой еды — не есть и не пить слишком горячее или холодное;
- уменьшить количество животного жира, грубой клетчатки и соли в рационе.
Продукты, которые подходят пациентам с острым гастритом:
- нежирные сорта мяса и рыбное филе;
- обезжиренные кисломолочные продукты и сыр с нейтральным вкусом;
- рис, гречка, манная крупа;
- протёртые супы на овощном бульоне;
- кисель, некрепкий чай с молоком, отвар шиповника;
- фруктовые муссы и желе.
Когда самочувствие улучшается, рацион расширяют.

Диета при остром гастрите включает протертые супы и нежирное мясо
При хроническом гастрите специальную диету не назначают — нужно придерживаться общих принципов здорового питания и отказаться от вредных привычек.
При аутоиммунном гастрите с дефицитом витамина В12 пользу могут принести продукты, содержащие этот витамин (например, морепродукты, печень, яйца, творог).
Прогноз и профилактика
Важный принцип профилактики гастрита для здорового человека — отказ от вредных привычек и рациональное питание.
Люди, которые хотят убедиться, что желудок в порядке, обращаются к врачу при появлении симптомов и для профилактических осмотров. Особенно важно регулярно обследоваться тем, у кого в семье были случаи рака или язвы желудка.
Если вовремя обнаружить и начать лечить гастрит, прогноз благоприятный: состояние пациента быстро улучшается, риск осложнений минимален.
Если гастрит не лечить, могут возникнуть осложнения: нарушение работы пищеварительной системы, язва, анемия и даже рак желудка. Не допустить худшего сценария поможет регулярное наблюдение у врача-гастроэнтеролога.
Пациентам с атрофическим гастритом, язвой или раком в анамнезе нужно проходить эндоскопическое обследование раз в 1–3 года (по рекомендациям врача).
Гастрит у беременных
Гастрит не оказывает негативного влияния на беременность или развитие плода. Беременным не назначают антибиотики для борьбы с хеликобактерной инфекцией из-за противопоказаний к части препаратов. Обострение устраняют сбалансированной диетой, антацидами.
Источники
- Лазебник Л. Б., Бордин Д. С., Дехнич Н. Н., Козлов Р. С., Тряпышко А. А. VII национальные рекомендации по диагностике и лечению заболеваний, ассоциированных с Helicobacter pylori (VII Московские соглашения). 2021.
- Бордин Д. С., Бакулин И. Г., Березина О. И., Быкова С. В. и др. Гастроэнтерология. Клинические протоколы лечения. М., 2021. С. 82–92.
- Гастрит и дуоденит: клинические рекомендации. 2021.