Нос — начало верхних дыхательных путей. Через носовые ходы, разделённые носовой перегородкой, воздух попадает в носовую полость и околоносовые пазухи. В медицине их часто называют синусами.
Изнутри вся носовая полость выстлана слизистой оболочкой, которая помогает согревать и увлажнять вдыхаемый воздух, а также задерживать частички пыли и различные патогены.
Пазухи носа (синусы) — воздухоносные полости в лицевых костях черепа. Они дополнительно согревают и увлажняют вдыхаемый воздух, влияют на глубину и резонанс голоса. Кроме того, синусы формируют воздушную подушку, которая защищает корни зубов и глазные яблоки, богатые чувствительными нервными окончаниями, от перепадов температур, давления среды и от ударов.
Кроме того, в пазухах присутствуют волокна надглазничного и лицевого нерва, отвечающие за чувствительность и мимику, а также различные нервные окончания и рецепторы, регулирующие выработку слизи.
Виды околоносовых пазух:
- лобные, или фронтальные, пазухи — расположены над глазами, слева и справа от переносицы;
- пазухи решётчатой кости — находятся по бокам от переносицы и состоят из ячеек, которые формируют решётчатый лабиринт;
- клиновидная, или сфеноидальная, пазуха — самая дальняя пазуха, находится глубоко за пазухами решётчатой кости;
- верхнечелюстные, или гайморовы, пазухи — самые большие пазухи носа, расположенные под глазами, в верхней челюсти.
Гайморовы пазухи названы в честь английского врача-анатома Натаниела Гаймора. Он был первым, кто описал строение верхнечелюстной пазухи.
Воспаление слизистой оболочки верхнечелюстных пазух длительностью менее 12 недель называют острым верхнечелюстным синуситом, в упрощённом варианте — гайморитом.
Код гайморита по МКБ-10 — J01.0 («Острый верхнечелюстной синусит»).
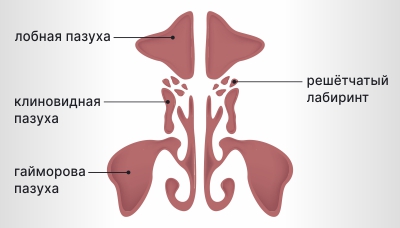
Виды околоносовых пазух
Причины гайморита
Чаще всего воспаление гайморовых пазух провоцируют инфекции. В большинстве случаев их возбудитель — вирусы: риновирусы, аденовирусы, вирус гриппа.
Также гайморит могут спровоцировать бактерии — стрептококк, пневмококк, гемофильная и синегнойная палочка, стафилококк, золотистый стафилококк и другие.
Реже причиной гайморита становятся грибки, например кандиды. Но, как правило, они вызывают хроническое воспаление. Острое же характерно для пациентов со сниженным иммунитетом, например при ВИЧ или терапии иммунодепрессантами.
Патогены проникают в верхнечелюстные пазухи при насморке (рините) вместе со слизью. Однако гайморит развивается не у всех пациентов с респираторными инфекциями. Для развития воспаления в пазухах необходимы определённые условия, а именно — сильный отёк слизистой оболочки, который не позволяет воздуху проникать в синусы, а слизи — выходить из них.
Дополнительный риск гайморита создают искривление носовой перегородки, нестандартное строение носовой полости и воспаление глоточной миндалины — аденоида:, он увеличивается в размерах, не позволяет нормально дышать носом и перекрывает отток слизи в глотку.
Факторы риска развития гайморита:
- искривление носовой перегородки;
- нестандартное строение носовой полости;
- воспаление аденоида.
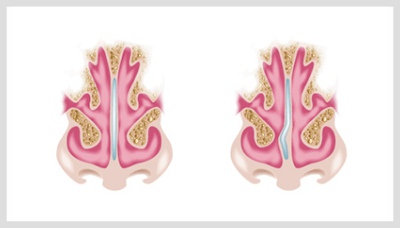
Искривление носовой перегородки способствует развитию гайморита (перегородка прямая и искривлённая)
Помимо патогенов, причиной гайморита может стать хроническая респираторная аллергия, которая приводит к разрастанию слизистой оболочки в синусах и образованию наростов — полипов. Они мешают воздуху попадать в пазухи, а слизи — покидать их.
Также, из-за близкого расположения гайморовых пазух к зубному ряду, причиной гайморита может стать инфекция в корне верхнего зуба. Патоген может проникнуть в синусы из прикорневой кисты, а также появиться из-за неправильно проведённого лечения и пломбирования корневых каналов, удаления зуба или неудачной установки импланта. Такой гайморит называют одонтогенным.
Виды гайморита
Гайморит различают по месту и причине возникновения, силе воспаления, путям проникновения инфекции и характеру проявления.
По локализации:
- односторонний — если воспалена одна пазуха;
- двусторонний — если воспалены обе пазухи.
По форме воспаления:
- острый — длится менее 12 недель. Часто развивается как осложнение ОРЗ, которые протекают с насморком (ринитом). Сопровождается выраженными симптомами — головной болью, болью в области щёк, высокой температурой, иногда — выделением слизи через ноздри или по задней стенке горла. Без лечения острый гайморит может перейти в хроническую форму;
- хронический — длится 12 недель и более. Симптомы менее выраженные: головная боль и боль в щеках ощущаются слабо и непостоянно, присутствуют выделения из носа, сохраняется ощущение заложенности носа. Причиной хронического гайморита может быть невылеченная инфекция, респираторная аллергия или бессимптомное воспаление корня зуба, киста.
По причине возникновения:
- вирусный — развивается на фоне вирусных заболеваний, поражающих дыхательные пути (ОРВИ). Возбудителями вирусного гайморита могут быть вирус гриппа, риновирусы, аденовирусы и другие микроорганизмы;
- бактериальный — появляется при бактериальных респираторных заболеваниях, может присоединиться к вирусной форме болезни и стать её осложнением. Частые возбудители — стрептококки, пневмококи и другие бактерии, вызывающие ОРЗ;
- грибковый — редкий вид гайморита. Чаще всего развивается при иммунодефиците (СПИД) или приёме иммуносупрессоров. Одним из возбудителей может стать условно-патогенный грибок Candida, в норме обитающий на слизистых оболочках в небольших количествах;
- аллергический — возникает при острых и хронических респираторных аллергиях, например на пыль, пыльцу, плесень или шерсть домашних животных.
По способу проникновения инфекции:
- риногенный — патоген или раздражитель попал на слизистые оболочки через нос. Такой вид гайморита часто развивается на фоне ринита (насморка);
- одонтогенный — инфекция проникла в гайморову пазуху из корня одного из верхних зубов из-за кисты, воспаления, неправильного лечения нервных каналов или при установке импланта.
По форме проявления:
- катаральный — проявляется преимущественно отёком верхнечелюстных пазух и заложенностью носа. Слизь может выделяться в небольших количествах или не выделяться совсем;
- гнойный — может развиться при бактериальной инфекции. Выделяется густая жёлтая или зелёная слизь, в носу может присутствовать ощущение неприятного запаха;
- гиперпластический — связан с разрастанием слизистой оболочки в пазухах носа при хроническом воспалении из-за инфекции или аллергии;
- полипозный — развивается при образовании полипов — наростов из слизистой оболочки, которые мешают воздуху попадать в пазухи, а слизи — покидать их;
- смешанная форма — объединяет несколько форм проявления гайморита.
По тяжести:
- лёгкая форма — гайморит протекает с невыраженными симптомами: лёгкой заложенностью носа, выделением небольшого количества слизи или без неё;
- среднетяжёлая форма — сопровождается температурой, умеренной болью в области гайморовых пазух и сильной заложенностью носа;
- тяжёлая форма — проявляется температурой выше 38 °C, сильной болью в области гайморовых пазух и головной болью. Также могут присутствовать гнойные выделения.
По наличию осложнений:
- осложнённый — если на фоне гайморита развились вторичные заболевания. Например, воспалились лицевые кости или глазницы;
- неосложнённый — воспаление затрагивает только гайморовы пазухи, инфекция не распространилась дальше верхних дыхательных путей.
Симптомы гайморита
Признаки и симптомы гайморита зависят от формы патологии, её причины и тяжести воспалительного процесса.
Симптомы острого гайморита
В лёгкой форме симптомы обычно смазанны и не сильно влияют на повседневную жизнь. Среднетяжёлая и тяжёлая формы гайморита сопровождаются высокой температурой, болью в области щёк, а также синдромом общей интоксикации — слабостью, ломотой во всём теле, ознобом.
Классические симптомы острого гайморита:
- высокая температура (38–39 °C);
- сильная заложенность носа;
- головная боль;
- чувство распирающей боли в щеках, рядом с носом (с одной или с двух сторон);
- отёк лица и глаз;
- снижение обоняния;
- изменения голоса, гнусавость;
- заложенность ушей;
- ломота в мышцах и суставах;
- иногда — кашель.

Яркие симптомы гайморита — головная боль и выделения из носа
Заложенность носа иногда проходит, а затем появляется снова. Слизь, если её отток возможен через нос или по задней стенке горла, может быть мутной, с зеленоватым или желтоватым оттенком (гнойная).
Гайморит диагностируют при сочетании заложенности/выделений из носа с болью, давлением в области верхнечелюстных пазух и(или) снижением обоняния.
Симптомы должны присутствовать не более 12 недель.
Гайморит в лёгкой форме протекает без повышения температуры тела, головных болей и чувства распирания в щеках. Наблюдается заложенность носа и незначительное выделение прозрачной слизи.
При среднетяжёлой форме гайморита температура не превышает 38 °C, есть выраженная заложенность носа. Присутствует ощущение тяжести, боли и распирания в области под глазами, меняющееся при поворотах и наклонах головы. Возможно воспаление ушных каналов (средний отит).
При тяжёлом течении гайморита температура поднимается выше 38 °C. Боль под глазами в области гайморовых пазух ярко выражена, усиливается при изменении положения головы. Иногда присутствуют внутричерепные осложнения, могут воспалиться глаза и глазницы (орбитальные осложнения).
Симптомы хронического гайморита
Хронический гайморит отличается менее выраженными симптомами и длительным (более 12 недель) течением. Чаще всего он возникает на фоне аллергической реакции. В период обострения гайморита при простудных заболеваниях или приступах аллергии симптомы становятся ярко выраженными, а затем снова приобретают стёртую форму.
Основные симптомы при хроническом гайморите:
- устойчивая заложенность носа с периодическим спадом отёка;
- постоянные выделения из носа от прозрачной до гнойной, желтоватой или белой слизи;
- частые головные боли;
- распирающая боль в щеках ближе к носу, которая иногда похожа на зубную;
- снижение обоняния, постоянное ощущение неприятного запаха в носу;
- кашель после подъёма из лежачего положения из-за стекания слизи по задней стенке горла, проявляется ночью и с утра;
- отёчность и болезненность глаз;
- иногда — слегка повышенная температура (от 37 до 37,5 °C).
Диагностика гайморита
Диагноз «острый верхнечелюстной синусит» (гайморит) врач может поставить на основании жалоб пациента, а также результатов анализов и обследования.
Заподозрить гайморит врач может при сочетании двух и более симптомов: заложенность/выделения из носа, а также боль, давление в области верхнечелюстных пазух и (или) снижение обоняния. Симптомы должны присутствовать не более 12 недель.
Для подтверждения диагноза врач-отоларинголог может провести осмотр носа изнутри (риноэндоскопия), а также назначить компьютерную томографию и ультразвуковое исследование околоносовых пазух.
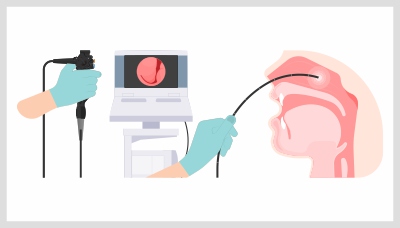
Риноэндоскопия — способ обследования пазух носа с выводом изображения на экран компьютера
Из анализов рекомендуется исследование отделяемой слизи на патогены для выявления возбудителя инфекции, а также общий анализ крови для оценки состояния организма и силы воспалительного процесса.
Если воспаление верхнечелюстных пазух спровоцировала аллергия, врач может назначить анализы на выявление аллергена. Результат поможет подобрать необходимое лечение и дать рекомендации по устранению контактов с раздражителем.
Лечение гайморита
Методика лечения острого верхнечелюстного синусита зависит от причины развития заболевания и тяжести симптомов, а также результатов осмотра и компьютерной томографии, если она была назначена.
Лечение инфекционного гайморита
После выявления возбудителя инфекционного гайморита врач может назначить курс антибиотиков. Их назначают при среднетяжёлом и тяжёлом течении болезни.
При лёгком течении гайморита антибиотики назначают, если симптомы сохраняются более 5–7 дней.
Если острый верхнечелюстной синусит вызван вирусом, врач назначит противовирусные препараты и, возможно, дополнительный курс антибиотиков, чтобы предотвратить присоединение бактериальной инфекции.
Также рекомендуется применять растворы и спреи для промывания носа, муколитические препараты, разжижающие слизь, а также сосудосуживающие капли. Их важно применять строго по инструкции, соблюдать частоту и длительность применения.
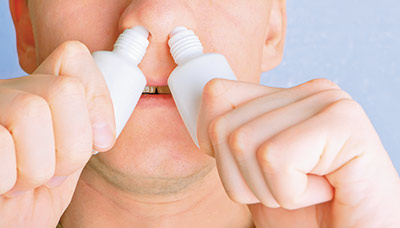
Сосудосуживающие капли при длительном применении вызывают привыкание, поэтому даже после выздоровления может сохраняться заложенность носа
Также врач может назначить симптоматическое лечение. При высокой температуре назначают жаропонижающие средства, а при сильной головной боли и боли в области пазух — обезболивающие препараты.
Если случай относится к тяжёлым, отоларинголог может провести пункцию — прокалывание стенки пазухи носа через ноздрю. Отверстие позволяет удалить скопившуюся слизь, промыть пазуху и ввести туда лекарство.
Иногда после пункции врач проводит дренирование — вставляет в пункционное отверстие катетер, через который промывают пазуху носа антисептическими средствами. Слизь вместе с раствором для промывания вытекает наружу по дренажной трубке.
В случае внутричерепных осложнений и распространения инфекции на глаза может быть рекомендовано хирургическое лечение.
На стадии выздоровления пациентам рекомендуется больше гулять и дышать свежим воздухом, по согласованию с врачом принимать витамины, а также делать дыхательную гимнастику.
Лечение аллергического гайморита
Аллергический гайморит, в отличие от инфекционного, лечится противоаллергическими препаратами. В случае появления полипов рекомендуется их хирургическое удаление.
Кроме того, пациентам с предрасположенностью к аллергическим реакциям рекомендуется установить конкретный аллерген и по возможности избегать контакта с ним. В некоторых случаях рекомендована аллерген-специфическая иммунная терапия (АСИТ).
Осложнения
Уши, горло и нос — органы, тесно связанные друг с другом. Инфекция, вызвавшая воспаление гайморовых пазух, может перекинуться на уши и горло, а также спровоцировать воспаление миндалин (тонзиллит или ангина), горла (фарингит) или среднего уха (отит).
Кроме того, если гайморит не лечить, патогены могут проникнуть в глазницу или в головной мозг.
При попадании патогена, вызвавшего гайморит, в полость черепа, может развиться воспаление оболочек головного мозга — менингит. Он проявляется высокой температурой (39 °С и выше), сильными головными болями, тошнотой, рвотой, судорогами и светобоязнью. Заболевание представляет угрозу для жизни и требует госпитализации. Может осложниться воспалением тканей головного мозга и перейти в менингоэнцефалит.
Ещё один вариант развития гайморита при инфицировании головного мозга — воспаление его тканей, или энцефалит. Симптомы энцефалита схожи с менингитом: головная боль, судороги, галлюцинации, психические нарушения, эпилептические припадки. При тяжёлом течении пациент может впасть в кому и умереть.
Если инфекционный агент гайморита поднимется по тканям слёзных каналов к глазам, развивается флегмона — гнойное воспаление тканей глазницы. Проявляется головной болью, тошнотой, повышенной температурой, сильным отёком и болью в глазах, а также снижением зрения и гнойным отделяемым из глаз. Если процесс затрагивает зрительный нерв, пациент может полностью ослепнуть.
Также запущенный гайморит может вызвать гнойный отит — воспаление среднего уха, которое проявляется скоплением гноя за барабанной перепонкой. В некоторых случаях гнойный отит провоцирует разрыв перепонки, а также приводит к тяжёлым осложнениям — менингиту и мастоидиту (гнойному воспалению височной кости черепа).
Воспаление тройничного нерва возникает на фоне гайморита, если патоген поражает нервные окончания лицевой мускулатуры. Характеризуется приступами сильной стреляющей боли.
Если патоген при остром гайморите попадает в кровь, возникает риск сепсиса — заражения крови, которое создаёт угрозу распространения инфекции по всему организму и смерти пациента.
В некоторых случаях развивается остеомиелит — воспаление костей черепа и костного мозга. Проявляется повышением температуры тела до 40 °С, рвотой, ознобом, сильной слабостью и липким потом. Остеомиелит, вызванный воспалением гайморовых пазух, может проявляться сильной болью в области щёк и скул.
Профилактика гайморита
Чтобы не допустить развития инфекционного гайморита, рекомендуется своевременно лечить острые респираторные заболевания и не откладывать обращение к врачу.
При насморке с густыми зеленоватыми или жёлтыми выделениями рекомендуется регулярно удалять слизь и промывать нос, а также по назначению врача и в соответствии с инструкцией использовать сосудосуживающие капли.
Если насморк вызван аллергической реакцией, следует принимать антигистаминные препараты по назначению врача, а также по возможности исключить любые контакты с аллергеном. Если причина аллергического насморка не установлена, следует проконсультироваться с аллергологом.
Прогноз гайморита
При своевременно начатом лечении прогноз для пациентов с гайморитом благоприятный.
Если заболевание перешло в гнойную или тяжёлую форму, прогноз зависит от наличия осложнений и эффективности лечения: правильного подбора лекарственных средств, проведения хирургических процедур (дренирование, прокол околоносовой пазухи).
В большинстве случаев гайморит удаётся вылечить без последствий для здоровья пациента.