Подагра — форма поражения суставов с крайне болезненными обострениями, при которой в суставах и вокруг них откладываются кристаллы мочевой кислоты (ураты), продукта распада пуриновых азотистых оснований. Обычно подагра поражает сустав большого пальца ноги, но может затронуть и лодыжку, колено, локоть, запястье или палец руки.
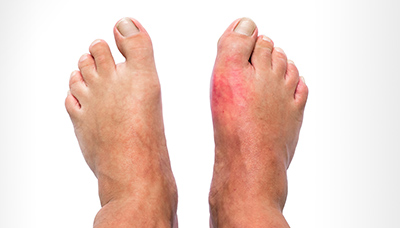
Чаще всего мочевая кислота накапливается в суставе большого пальца ноги, из-за этого он опухает и болит
Как правило, подагра — следствие нарушения обмена веществ, которое возникает по неизвестным причинам. Но особенности питания, хроническое злоупотребление алкоголем, употребление большого количества мясных продуктов, интоксикация свинцом также могут нарушать пуриновый обмен и выведение мочевой кислоты.
Название заболеванию дали древние греки. В переводе с греческого ποδάγρα — это «капкан для ноги». Заболевший и правда будто попадает в капкан: ощущает резкую сильную боль, которая пронзает сустав, а кожа над ним краснеет, отекает и словно горит. «Капкан» отпускает обычно через час‑два, но может продержаться и несколько часов, а то и суток.
Поначалу приступы подагры довольно быстро проходят и порой могут не повторяться недели и месяцы. Но без лечения воспаление суставов постепенно прогрессирует и однажды может привести к их разрушению. Каждый следующий приступ может становиться дольше и сильнее, а воспаление распространяется на другие суставы.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) подагра отнесена к подклассу кристаллических артритов и обозначается кодом М10.
В зависимости от формы болезни выделяют 6 подгрупп.
Подгруппы подагры (по МКБ-10):
- М10.0 — «Идиопатическая подагра»;
- M10.1 — «Свинцовая подагра»;
- M10.2 — «Лекарственная подагра»;
- M10.3 — «Подагра, обусловленная нарушением почечной функции»;
- M10.4 — «Другая вторичная подагра»;
- M10.9 — «Подагра неуточнённая».
Распространённость
Распространённость подагры в западных странах составляет 1,5–2,5%. Причём большинство пациентов — мужчины (80–90%). У женщин заболевание развивается реже. Учёные связывают это с влиянием женского полового гормона эстрогена. Дело в том, что он способствует выведению мочевой кислоты с мочой и снижению её уровня в крови. После менопаузы выработка эстрогена у женщин замедляется, поэтому риск развития подагры повышается. Так, в пожилом и старческом возрасте количество больных подагрой среди мужчин и женщин примерно одинаково.
Как правило, первый приступ подагры возникает у людей 30–60 лет. Болезнь в более раннем возрасте обычно связана с явной наследственной предрасположенностью.
Причины подагры
Долгое время подагру называли «королевской болезнью» или «болезнью аристократов». Дело в том, что заболевшие в большинстве случаев вели роскошную жизнь: пили вино и ели много мяса.

Подагра считалась болезнью аристократов, потому что поражала людей высокого социального статуса
Питание
Избыток в рационе продуктов с высоким содержанием пуринов (органических соединений, которые в процессе обмена веществ превращаются в мочевую кислоту) считается основным фактором риска развития подагры.
В норме мочевая кислота отфильтровывается из крови почками и выводится из организма с мочой. Но если её поступает в разы больше, чем успевает выводиться, или почки работают недостаточно эффективно, она накапливается и постепенно кристаллизуется.
Продукты, богатые пуринами:
- красное мясо;
- мясные субпродукты;
- бекон и другие копчёности;
- моллюски (мидии, креветки);
- газированные сладкие напитки, пакетированные соки с добавленным сахаром;
- алкоголь, в частности пиво и красное вино.

Пиво — рекордсмен по содержанию пуринов и один из важных триггеров подагры
Но регулярное злоупотреблений богатой пуринами пищей не обязательно обернётся подагрой, есть и другие причины болезни.
Наследственность
Мутации в генах SLC2A9 и SLC22A12, которые участвуют в метаболизме пуринов, могут привести к нарушению обмена мочевой кислоты и её накоплению в крови, а затем и в суставах. Поэтому вероятность развития патологии у кровных родственников больных подагрой может быть повышена.
Кроме того, есть и другие генетические нарушения, которые повышают риск заболеть.
Генетические нарушения, ассоциированные с подагрой
Фруктоземия (наследственная непереносимость фруктозы) — это нарушение углеводного обмена, при котором у человека отсутствует фермент, необходимый для расщепления фруктозы. В результате употребление даже небольшого количества фруктового сахара, например одной груши или яблока, вызывает выраженное повышение уровня глюкозы в крови и со временем приводит к повреждению почек.
Синдром Келли — Сигмиллера — наследственное заболевание, связанное с дефицитом фермента гипоксантин-гуанинфосфорибозилтрансферазы. У пациентов нарушается метаболизм пуринов, подагра развивается уже в раннем детском возрасте.
Синдром Леша — Нихана — наследственное заболевание, характеризующееся увеличением синтеза мочевой кислоты, избыток которой постепенно откладывается в суставах в виде кристаллов.
Медуллярная кистозная болезнь почек — наследственное заболевание почек, быстро приводящее к терминальной стадии почечной недостаточности.
Хронические заболевания
Некоторые хронические заболевания прямо или косвенно влияют на функцию почек. В результате мочевая кислота не выводится как следует или, напротив, усиленно вырабатывается в организме.
Заболевания, ассоциированные с подагрой:
- почечная недостаточность;
- сердечная недостаточность;
- сахарный диабет;
- гемолитическая анемия (патология, при которой усиленно разрушаются красные клетки крови — эритроциты);
- гипертоническая болезнь;
- гипотиреоз (снижение функции щитовидной железы);
- лимфома — злокачественное новообразование лимфоидной ткани;
- псориаз.
Кроме того, к подагре могут привести травмы суставов и некоторые инфекционные заболевания, например ангина, синусит, пневмония, фурункулёз, пиелонефрит, туберкулёз, сифилис, гонорея и др.
Приём некоторых лекарств
Некоторые лекарства могут увеличивать содержание мочевой кислоты в крови, потому что обладают мочегонным эффектом или напрямую влияют на работу почек.
Лекарственные препараты, увеличивающие содержание мочевой кислоты в крови:
- мочегонные,
- средства для лечения болезни Паркинсона,
- препараты витамина B3.
Роль мочевой кислоты в развитии подагры
Мочевая кислота, а точнее её соли (ураты), может накапливаться в суставах и окружающих тканях. Это происходит при высоком уровне кислоты в крови. Причём он может никак не проявляться долгое время, но в какой-то момент при избытке кислоты из неё формируются твердые кристаллы, которые оседают в суставах и окружающих тканях, вызывая сильную боль.
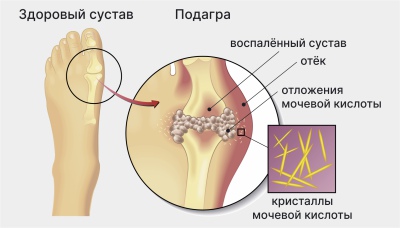
Кристаллы мочевой кислоты как иглы впиваются в ткани и провоцируют воспаление и боль
Факторы риска подагры
Наиболее распространённые факторы риска, которые не связаны напрямую с увеличением уровня мочевой кислоты в крови, — лишний вес, сидячий образ жизни, гипертония и др.
Лишний вес
Чем больше лишних килограммов, тем выше вероятность заболеть. По данным исследований, риск подагры среди людей с избытком абдоминального жира составляет 47,4%, а у людей со здоровым весом почти в два раза ниже — 27,3%.

Абдоминальный жир — это разновидность жира, который накапливается в области живота и вокруг внутренних органов
Другие факторы
Многие из факторов риска хронических заболеваний вроде сахарного диабета и сердечно-сосудистых патологий связаны и с подагрой: высокое кровяное давление (выше 130/85 мм рт. ст.), избыток холестерина ЛПНП («плохого») и низкий уровень холестерина ЛПВП («хорошего»), устойчивость клеток к инсулину.
Классификация подагры
Выделяют несколько периодов заболевания, которые отличаются проявлениями и локализацией поражений.
Бессимптомная гиперурикемия — повышение уровня мочевой кислоты в крови без симптомов подагры и доказанных признаков отложения уратов в тканях.
Острый подагрический артрит — повышение уровня мочевой кислоты в крови сопровождается отложением уратов в суставах и околосуставных тканях, воспалением и болезненными приступами. У человека возникает резкая, невыносимая боль в суставе, кожа над ним приобретает синюшный оттенок. Провокаторами приступа могут выступать злоупотребление алкоголем, переедание, интенсивная физическая нагрузка, инфекционные заболевания, погрешности в диете. Хотя зачастую подагрические атаки возникают без видимых причин. При рентгенологическом исследовании выявляются отложения солей мочевой кислоты в суставах и околосуставных тканях.
Межприступный (интервальный) период развивается после острого болевого приступа, если человек не получил лечения. Повторный приступ, как правило, возникает в течение года или раньше. Отложения уратов сохраняются.
Хронический подагрический артрит и хроническая тофусная подагра развиваются при длительном стаже заболевания. Время между приступами сокращается, человек ощущает постоянную ноющую боль в суставе. Кроме того, сустав начинает деформироваться, ограничивается его подвижность. При рентгенологическом исследовании выявляются подкожные «узлы» (тофусы) из кристаллов мочевой кислоты, но они могут быть видны и невооруженным глазом. Сами тофусы, как правило, безболезненны, но кожа над ними может изъязвляться и инфицироваться.
Симптомы подагры
Первые симптомы подагры почти всегда возникают неожиданно и часто ночью или в утренние часы. Отчасти это связано с тем, что ночью человек не пьёт и концентрация мочевой кислоты в крови увеличивается, а на фоне небольшого снижения температуры тела она легче кристаллизуется.
Человек может проснуться с ощущением, что сустав (чаще всего большого пальца ноги) горит. Поражённое место при этом действительно горячее, опухшее и чрезвычайно болезненное. Даже прикосновение простыни или одежды может казаться невыносимым.
После того как боль утихнет, дискомфорт в суставе может длиться от нескольких дней до нескольких недель. После обострения наступает фаза ремиссии: недели, месяцы и даже годы могут пройти без повторения симптомов.
Симптомы острой подагры:
- внезапная сильная боль в суставе. Некоторые сравнивают её с болью при переломе, ожоге или описывают как «ощущение впившегося стекла»;
- отёк и покраснение кожи над поражённым суставом;
- боль при движении.

Острый приступ подагры, как правило, проходит за 4–12 часов
Симптомы хронической подагры:
- «узлы» под кожей или внутри сустава — тофусы;
- деформация сустава;
- ограничение подвижности.
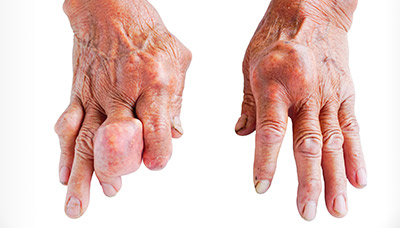
Большинство тофусов развиваются на большом пальце ноги, вокруг пальцев рук или на локте
Осложнения подагры
Без лечения подагра приводит к постоянной боли в поражённом суставе, ограничению подвижности и даже инвалидности.Кроме того, высокая концентрация мочевой кислоты токсична для почек и может стать причиной мочекаменной болезни и острой мочекислой нефропатии — состояний, которые способны привести к острой почечной недостаточности из-за закупорки почечных канальцев кристаллами мочевой кислоты.
Симптомы острой почечной недостаточности:
- резкое снижение объёма выделяемой мочи,
- высокое кровяное давление,
- тошнота,
- усталость,
- сбивчивое дыхание,
- отёк ног (реже рук),
- «уремический мороз» — мочевая кислота выделяется с потом и кристаллизуется на коже.
Кроме того, к серьёзным осложнениям подагры относятся повышение артериального давления и ишемическая болезнь сердца.
Диагностика подагры
Если у человека появилась резкая нестерпимая боль в суставе, поднимается температура, ухудшается самочувствие, нужно как можно скорее обратиться к врачу-терапевту или вызвать его на дом.
К какому врачу обращаться при подозрении на подагру
Как правило, люди сначала обращаются к врачу-терапевту, который, при подозрении на подагру, направляет их дальше к профильному специалисту — врачу-хирургу или ревматологу. Лечением подагры у детей занимается врач-педиатр или детский ревматолог.
На консультации врач проведёт опрос и осмотр и, возможно, назначит инструментальные и лабораторные исследования.
Осмотр
При подозрении на подагру врач уточнит, что предшествовало приступу. К возможным причинам обострения относятся переедание, злоупотребление алкоголем, интенсивные физические нагрузки или недавно перенесённое инфекционное заболевание.
Во время осмотра врач оценит состояние суставов: при подагре поражённый сустав опухает, кожа над ним может стать чуть синюшной, а под ней могут ощущаться «узлы» — тофусы. При надавливании на сустав человек может жаловаться на резкую стреляющую боль.
Лабораторные методы исследования
Для диагностики назначают анализ крови на мочевую кислоту. Превышение её значений одновременно с характерными симптомами — повод для дальнейшего прицельного исследования суставной жидкости.
Анализ суставной (синовиальной) жидкости используется для выявления уратов. При подагре в образце обнаруживаются кристаллы моноурата натрия.
Биохимический анализ крови и общий анализ мочи позволяют выявить нарушения в работе почек.
Кроме того, врач может назначить исследования крови для выявления маркеров воспаления — СОЭ и С-реактивного белка. Их высокий уровень отражает тяжесть воспалительной реакции.
Инструментальные методы исследования
Рентгенография и компьютерная томография позволяют оценить состояние сустава и выявить деформацию или другие изменения в нём. Кроме того, такие исследования позволяют исключить другие причины боли в суставах, например травму, ревматоидный артрит или инфекцию. Также на рентгене и КТ хорошо видны тофусы и участки разрежения костной ткани.
Ультразвуковое исследование назначают, чтобы выявить кристаллы мочевой кислоты в суставе и подтвердить диагноз «подагра».
Диагностические критерии подагры
В 2002 году Всемирная организация здравоохранения одобрила диагностические критерии подагры, которые позволяют подтвердить диагноз у пациентов с подозрением на подагрический артрит. Если 6 из 12 критериев совпадают, диагноз считается подтверждённым.
Диагностические критерии подагры:
- Характерные симптомы острой подагры (внезапная сильная боль в суставе, отёк и покраснение кожи над поражённым суставом, боль при движении).
- Воспаление ярче всего проявляется в первые сутки.
- Воспаление определяется в одном суставе.
- Покраснение кожи над поражённым суставом.
- Отёк и боль в суставе.
- Поражение сустава с одной стороны.
- Под кожей определяются тофусы и образования, напоминающие их.
- Асимметричный отёк суставов.
- Высокий уровень мочевой кислоты в крови.
- В суставной жидкости обнаружены кристаллы мочевой кислоты.
- Стерильная синовиальная жидкость.
- Кисты в кости (видно на рентгенограмме).
Лечение подагры
Для терапии подагры используют два вида лекарств. Первые уменьшают воспаление и боль во время приступа. Вторые снижают уровень мочевой кислоты в крови и помогают избежать рецидивов, а также предупредить возможные осложнения: формирование камней в почках или деформацию сустава.
Препараты, которые снимают боль и воспаление во время приступа: безрецептурные и рецептурные обезболивающие, специальные противоподагрические средства, а также кортикостероиды — в виде таблеток или инъекций.
Препараты, которые снижают уровень мочевой кислоты в крови, могут блокировать её синтез или улучшают выведение почками, чтобы кислота не задерживалась в организме. Такие препараты могут спровоцировать приступ подагры в начале приёма, но отменять их без согласования с врачом не следует. Для профилактики подагрических атак могут назначить противоподагрические средства в низких дозах.
Как облегчить боль во время приступа подагры
Поскольку симптомы подагры, как правило, усиливаются в первые пару часов, быстрые действия помогут минимизировать боль и сократить период восстановления.
Чтобы облегчить болевые ощущения, следует сразу использовать нестероидные противовоспалительные препараты. Если болит нога, нужно положить её на подушку или другую возвышенность, чтобы уменьшить дискомфорт.Кроме того, справиться с неприятными ощущениями помогает прикладывание пакета со льдом на поражённый сустав.
Боль в воспалённом суставе ослабевает, когда он не нагружается дополнительно. Поэтому, если при обострении подагры понадобится выйти из дома, лучше использовать трость или костыль.
Диета при подагре
Лекарства — наиболее эффективный способ снизить концентрацию мочевой кислоты в крови, замедлить прогрессирование подагры и сократить число подагрических атак. Но чтобы сделать лекарственную терапию более эффективной, необходимо дополнять её изменениями в образе жизни.
Диета помогает снизить уровень мочевой кислоты в крови, позволяет уменьшить риск повторных приступов и замедлить поражение суставов. Главное в такой диете — отказ от продуктов, содержащих пурины.
Продукты, употребление которых стоит исключить или минимизировать при подагре:
- газированные напитки и фруктовые соки с высоким содержанием сахара;
- сладкие кондитерские изделия (печенье и торты);
- алкоголь, особенно красное вино и пиво;
- субпродукты;
- красное мясо;
- морепродукты (креветки, мидии);
- жирные сорта рыбы (скумбрия, тунец, сельдь, лосось, анчоусы).
Какие продукты стоит включить в рацион при подагре
Овощи
Раньше считалось, что при подагре следует избегать некоторых овощей. Однако недавние исследования показывают, что богатые пуринами спаржа, шпинат и цветная капуста не влияют на уровень мочевой кислоты в крови и не увеличивают риск подагры. Кроме того, диета с высоким содержанием клетчатки из овощей помогает поддерживать здоровый вес и обеспечивает организм важными витаминами и минералами.
Кисломолочные продукты с низким содержанием жира
Белки в молочных продуктах помогают естественным образом снизить уровень мочевой кислоты в крови.
Растительный белок
Диета при подагре может обернуться дефицитом белка, потому что человек уменьшает потребление мяса и морепродуктов. Тофу, фасоль, горох и чечевица содержат белки растительного происхождения и помогут придерживаться сбалансированной диеты.
Витамин С
Ежедневное употребление 500 мг витамина С может быть эффективным способом снижения частоты приступов подагры. Дело в том, что он помогает организму выводить мочевую кислоту. Чтобы не пить БАД, можно разнообразить свой рацион богатыми витамином продуктами.
Продукты, богатые витамином С:
- шиповник,
- сладкий перец,
- смородина,
- облепиха,
- петрушка,
- укроп,
- капуста,
- киви,
- цитрусовые фрукты.
Вишня
Учёные обнаружили, что употребление вишни снижает уровень мочевой кислоты в крови и защищает от рецидивов подагры. Вишня и натуральный вишнёвый сок содержат высокие уровни веществ (антоцианов), которые помогают справиться с болью и воспалением, связанными с приступами подагры.
Прогноз и профилактика подагры
Подагра — хроническое заболевание, от которого невозможно полностью вылечиться. Но лекарства и изменение образа жизни помогают избежать острых приступов и замедляют прогрессирование заболевания. Без лечения прогноз подагры неблагоприятный: со временем суставы деформируются и разрушаются, человек может оказаться в инвалидном кресле.
Способы профилактики подагры:
- регулярная физическая активность;
- разнообразное питание с достаточным содержанием клетчатки, белков, жиров и углеводов;
- контроль здорового веса;
- сокращение употребления алкоголя;
- отказ от курения.
Источники
- Приложение к приказу Министерства здравоохранения Российской Федерации от 20 декабря 2012 года № 1132н «Стандарт первичной медико-санитарной помощи при первичном коксартрозе, ревматоидном артрите, подагре с поражением тазобедренных суставов, остеонекрозе и кистах головки бедренной кости».
- Приложение к приказу Министерства здравоохранения и социального развития Российской Федерации от 11 февраля 2005 года № 124 «Стандарт первичной медико-санитарной помощи больным подагрой».