Непроходимость кишечника возникает, когда участок тонкой или толстой кишки частично или полностью блокируется либо движение кишечного содержимого по разным причинам значительно замедляется.
Доля пациентов с острой кишечной непроходимостью достигает 7–8% среди всех госпитализированных в хирургическое отделение с острой болью в животе.
Закупорка может быть вызвана механическим препятствием внутри или снаружи кишечника. Внутри, в просвете кишки, движение содержимого может заблокировать опухоль или отёк стенки кишки с сужением просвета, снаружи — спайки, грыжа или заворот (перекрут) петли кишки. Кроме того, при некоторых заболеваниях мышцы кишечника настолько замедляются, что движение кишечного содержимого и вовсе останавливается.
Непроходимость кишечника может начаться внезапно или развиваться постепенно в течение нескольких недель или дней. Прежде чем возникнет полная непроходимость кишечника, у человека могут появиться некоторые настораживающие признаки, вызванные частичной непроходимостью.
Симптомы, которые часто предшествуют непроходимости кишечника:
- снижение аппетита;
- тошнота, может быть рвота;
- схваткообразная боль или дискомфорт в животе;
- неприятный запах изо рта;
- вздутие живота и затруднение отхождения газов;
- задержка стула.
По мере прогрессирования нарушения у человека появляется чувство переполненного живота, сильная боль и спазмы в животе, может начаться многократная рвота, которая не приносит облегчения. Рвота сначала имеет цвет и запах желудочных масс, а затем каловый характер из-за нарушения проходимости по кишке.

При острой кишечной непроходимости живот сильно раздувается, а кожа на нём как будто натягивается
Кишечная непроходимость может возникнуть у человека любого возраста, однако чаще с таким состоянием сталкиваются люди 30–60 лет.
Основная опасность кишечной непроходимости — некроз участка кишки, который может привести к воспалению в брюшной полости (перитониту), и высокая вероятность разрыва и излития кишечного содержимого в брюшную полость, в норме стерильную.
Виды кишечной непроходимости
По происхождению кишечная непроходимость бывает врождённой, например у людей с атрезией АтрезияОтсутствие или заращение естественных отверстий и каналов в организме. кишечника или заднего прохода, и приобретённой — встречается чаще и возникает на фоне заболеваний желудочно-кишечного тракта, нервной системы или некоторых инфекций.
По механизму развития кишечную непроходимость делят на механическую и динамическую. Причиной механической непроходимости чаще всего выступают опухоли, спайки в брюшной полости, грыжи, инородные тела, которые создают препятствие для прохождения кишечного содержимого. Динамическая обычно связана с изменением мышечного тонуса кишечника и может возникнуть на фоне неврологических заболеваний.
В свою очередь, механическую кишечную непроходимость делят на сосудистую и обтурационную. Сосудистая, или странгуляционная, кишечная непроходимость сопровождается сдавлением сосудов и, как правило, возникает из-за заворота кишки или сдавления просвета кишки спайкой (соединительнотканной перетяжкой).
Обтурационная кишечная непроходимость не сопровождается сдавлением сосудов и может быть вызвана опухолью (которая распространяется в просвет кишки), глистной инвазией, каловыми или жёлчными камнями. Ещё одна причина такой непроходимости — безоары, или плотные скопления частично переваренных и непереваренных остатков пищи (особенно неперевариваемых частей фруктов и овощей, таких как клетчатка, кожура и семена), волос, принятых лекарственных препаратов.
По местоположению закупорки выделяют два типа кишечной непроходимости — тонкокишечную и толстокишечную. Тонкокишечную дополнительно делят на высокую, при которой блок расположен в области тощей кишки, и низкую — в области подвздошной.
Среди всех пациентов с механической кишечной непроходимостью острая тонкокишечная непроходимость составляет до 80% случаев и отличается более тяжёлым течением и худшим прогнозом заболевания.
Динамическая кишечная непроходимость включает паралитическую форму (встречается чаще и связана со снижением мышечного тонуса кишки) и спастическую (диагностируют редко, связана с повышенным тонусом).
Ещё одной из редких форм динамической кишечной непроходимости считается синдром Огилви. В этом случае у болезни выявляют все клинические признаки механической кишечной непроходимости, но при проведении диагностических и лечебных мероприятий механическое препятствие не обнаруживается.
По степени нарушения проходимости выделяют частичную и полную непроходимость кишечника.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10), кишечная непроходимость обозначается кодом К56.0 («Паралитический илеус и непроходимость кишечника без грыжи») и включает несколько видов.
Виды кишечной непроходимости по МКБ-10:
- К56.0 — паралитический илеус;
- К561.1 — инвагинация;
- К56.2 — заворот кишок;
- К56.3 — илеус, вызванный жёлчным камнем;
- К56.4 — другие виды закрытия просвета кишечника;
- К56.5 — кишечные сращения (спайки) с непроходимостью;
- К56.6 — другая и неуточнённая кишечная непроходимость;
- К56.7 — илеус неуточнённый.
Развитие кишечной непроходимости
При механической непроходимости первоначальных нарушений кровотока в кишечной стенке не отмечается. Проглоченные жидкость и пища накапливаются выше заблокированного участка и постепенно растягивают часть кишки выше препятствия, дополнительное давление оказывают скапливающиеся газы. Без нормальной функции пищеварения секреторная и всасывающая функции слизистой оболочки кишки угнетаются, стенка отекает. Кишечник всё больше растягивается, нарушается двигательная функция мышц стенки кишки и выработка пищеварительных ферментов.
При сосудистой (странгуляционной) кишечной непроходимости нарушается кровоснабжение стенки кишки и венозный отток. Участок кишки сначала отекает, при отсутствии кровоснабжения возникает некроз его стенки, что ведёт к гангрене и перфорации. Такая кишечная непроходимость развивается стремительно и может привести к некрозу стенки кишки всего за 6 часов.
В результате перфорации стенки кишки её содержимое попадает в брюшную полость, что вызывает перитонит и общую интоксикацию. При таком состоянии бактерии и продукты их жизнедеятельности могут проникать в кровоток, что приводит к сепсису — одной из основных причин летального исхода.
В развитии патологического процесса выделяют три стадии:
- I стадия — острое нарушение движения кишечного содержимого;
- II стадия — подключается нарушение кровоснабжения в стенке кишки;
- III стадия (стадия перитонита) — перфорация стенки кишки с излитием кишечного содержимого в брюшную полость.
Причины кишечной непроходимости
При механической непроходимости кишечника движение кишечного содержимого блокируется в просвете кишки препятствием внутри или перекрытием просвета за счёт его сдавления снаружи. К этому могут привести разные причины.
Причины механической кишечной непроходимости:
- спаечный процесс в брюшной полости — рубцовая ткань, которая появляется после травмы, хирургического вмешательства или лучевой терапии может привести к сужению просвета кишечника за счёт сдавления;
- воспалительные заболевания кишечника и другие хронические болезни — неспецифический язвенный колит, болезнь Крона, системная красная волчанка и другие состояния, сопровождающиеся длительным воспалительным процессом, повышают риск непроходимости кишечника за счёт нескольких механизмов, включая запор, воспаление и отёк стенки кишки;
- доброкачественные и злокачественные опухоли — могут сформироваться на слизистой и расти внутрь просвета кишки, затрудняя прохождение кишечного содержимого;
- грыжа — паховая или грыжа пищеводного отверстия диафрагмы могут привести к тому, что часть желудка или петля кишки застревает (фиксируется) в сформировавшемся отверстии грыжи. Такое сдавление приводит к отёку стенок кишки, что препятствует прохождению кишечного содержимого и отхождению газов;
- заворот кишки — ситуация, при которой часть кишечника (петля кишки) перекручивается вокруг себя и поддерживающей его брыжейки (благодаря которой он прикреплён к задней стенке живота и в которой проходят кровоснабжающие кишку сосуды), что приводит к острой или хронической непроходимости. Чаще перекручивается сигмовидная или слепая кишка.
Кроме того, препятствием на пути кишечного содержимого могут стать каловые или жёлчные камни, инородные предметы, скопления паразитарных червей, например аскарид. Также перекрыть просвет кишки может воспалительный инфильтрат, который возникает у людей с дивертикулами ДивертикулыМешковидные выпячивания, которые формируются в стенке полых органов, как правило в толстой кишке..
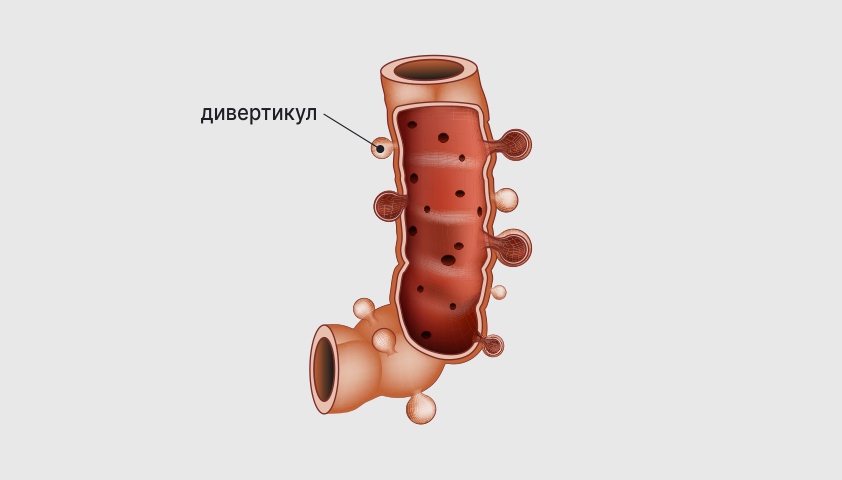
Дивертикулы могут воспалиться и стать причиной серьёзных осложнений, в том числе кишечной непроходимости
Под маской динамической кишечной непроходимости чаще всего скрываются тяжёлые нарушения обмена веществ, которые возникают при осложнённом течении сахарного диабета, гипотиреоза, или заболевания, приводящие к сбою в работе нервной системы, — повреждения спинного мозга или сдавление его корешков опухолью, метастазами, гематомой. Также нарушение тонуса мышц кишечника может развиться из-за передозировки некоторых лекарственных препаратов.
Факторы риска кишечной непроходимости
Ранее перенесённая операция на брюшной полости или случаи непроходимости кишечника в анамнезе увеличивают вероятность развития острой кишечной непроходимости. Кроме того, риск выше у людей с грыжами или спайками в области живота.
Предрасполагающим фактором могут выступать и врождённые аномалии строения кишечника. Также кишечная непроходимость чаще развивается у людей, которые регулярно переедают, или тех, у кого в рационе преобладают высококалорийные продукты.
К каким последствиям может привести кишечная непроходимость
Без лечения непроходимость кишечника может привести к серьёзным осложнениям. Так, из-за нарушения проходимости в просвете кишечника может начаться диссеминированная инфекция: микроорганизмы, которые находятся в просвете кишки, проникают в кровь из-за нарушения барьерной функции стенки кишки, возникает лихорадка. Такое состояние может привести к сепсису. В некоторых случаях, как правило из-за механической закупорки, участки кишки могут и вовсе отмирать (некротизироваться).
Стихание болей в животе может быть признаком серьёзного осложнения — некроза стенки кишки с последующим воспалением брюшины.
Перитонит — воспаление брюшины — возникает из-за перфорации кишечника, при которой изменённые стенки органа не выдерживают избыточного давления и разрываются. В результате кишечное содержимое изливается в стерильную брюшную полость, возникает перитонит. В этом случае человеку резко становится плохо — он ощущает сильную боль в животе, у него повышается температура тела, снижается артериальное давление, кожа бледнеет, на ней выступает холодный пот. Состояние ухудшается настолько, что он даже может потерять сознание.

При перфорации кишечника требуется немедленное хирургическое вмешательство
Если человеку с такими симптомами не окажут медицинскую помощь, в течение пары суток у него начнёт развиваться общая интоксикация и обезвоживание организма, которые могут привести к летальному исходу.
К какому врачу обращаться при подозрении на кишечную непроходимость
Диагностикой и лечением кишечной непроходимости занимается врач-хирург. В зависимости от вида непроходимости к нему попадают либо экстренно, либо планово.
Чтобы определить причину ухудшения состояния, специалисту требуется провести осмотр живота. При кишечной непроходимости он, как правило, сильно вздут, часто имеет асимметричную форму. Большое значение имеет пальцевое исследование прямой кишки, которое производится в положении на левом боку, в коленно-локтевом положении или на корточках.
Основные диагностические критерии острой кишечной непроходимости при осмотре пациента:
- «шум плеска» при пальпации передней брюшной стенки — симптом Склярова;
- признаки обезвоживания — сухость языка, заострённые черты лица, запавшие глазные яблоки, частота пульса до 120 ударов в минуту;
- при ректальном исследовании прямая кишка пустая, раздута газом, а сфинктер расслаблен — симптом Обуховской больницы;
- раздутая кишка видна невооружённым глазом (видны её контуры на передней брюшной стенке), а при прослушивании живота над раздутой петлёй кишки отмечается высокий звук и более низкий над соседними участками — симптом Валя.
Лабораторная диагностика кишечной непроходимости
Результаты лабораторных исследований не играют значимой роли в диагностике кишечной непроходимости, но помогают врачу оценить тяжесть состояния пациента и выявить нарушения в работе внутренних органов. Поэтому всем людям с подозрением на такой диагноз назначают базовые анализы крови и мочи.
Лабораторные изменения, которые выявляют при острой кишечной непроходимости:
- снижение уровня эритроцитов и гемоглобина в крови,
- повышение концентрации лейкоцитов в крови,
- увеличение СОЭ,
- нарушение баланса электролитов,
- белок и цилиндры в моче.
Инструментальная диагностика кишечной непроходимости
Пациентам с подозрением на кишечную непроходимость выполняют обзорную рентгенографию органов брюшной полости. На рентгеновском снимке может быть видно скопление газа и жидкости в петлях тонкой или толстой кишки, значительное расширение просвета кишки. Иногда рентгенография помогает выявить новообразования, препятствующие движению кишечного содержимого.
Когда необходимо оценить движение кишечного содержимого по ЖКТ и уточнить уровень и характер препятствия, проводят рентгенографию с контрастом (оценка пассажа контрастного вещества). Для этого человек выпивает раствор, содержащий барий или водорастворимый контраст, после чего через определённые промежутки времени делают снимки, оценивая продвижение контрастного вещества. С помощью рентгена с контрастом врач может определить уровень непроходимости кишечника и подобрать правильную тактику лечения.
Всем пациентам с подозрением на кишечную непроходимость выполняют ультразвуковое исследование (УЗИ) органов брюшной полости.
При проведении УЗИ у пациентов с кишечной непроходимостью выявляют:
- расширение диаметра кишки более 25 мм, связанное со скоплением жидкости в её просвете;
- утолщение стенки кишки из-за отёка;
- выявление свободной жидкости в брюшной полости;
- маятникообразное движение содержимого кишки.
Эффективность УЗИ в диагностике непроходимости достигает 90%. Метод позволяет оценить функциональное состояние кишки и выявить заболевание у 72–94% пациентов, а также определить причину непроходимости у 48–63% заболевших.
Для более точной диагностики используют компьютерную и магнитно-резонансную томографию. На полученных снимках можно более детально рассмотреть брюшную полость и механические препятствия в кишечнике.
При подозрении на толстокишечную непроходимость рекомендовано проведение колоноскопии. В ходе исследования в прямую кишку вводится трубка с камерой, которая позволяет осмотреть кишку изнутри. Результаты колоноскопии позволяют установить причину непроходимости и оценить её уровень. Кроме того, в ряде случаев заворота кишки в ходе исследования врач может расправить её и устранить непроходимость.
Лечение кишечной непроходимости
Выбор тактики лечения зависит от причины кишечной непроходимости и состояния пациента. Динамическая непроходимость кишечника, при которой страдает двигательная функция, чаще разрешается под действием консервативной терапии. Некоторые виды механической кишечной непроходимости также можно вылечить консервативно, если нет признаков полной обтурации просвета и угрозы жизнеспособности кишки, как при странгуляции или ущемлении петли кишки в грыже. До 60% заболевших излечиваются без операции.
Консервативное лечение кишечной непроходимости
Для лечения кишечной непроходимости используют спазмолитики, антибактериальные средства, лекарства для восстановления водно-электролитного баланса и восполнения запасов белка.
Проводится декомпрессия за счёт эвакуации содержимого из верхних и нижних отделов желудочно-кишечного тракта. Застоявшееся содержимое желудка и тонкой кишки удаляют с помощью назогастрального или назоинтестинального зонда — тонкой трубки, которую вводят через носовой ход в желудок или тощую кишку. Из нижних отделов ЖКТ содержимое толстой кишки эвакуируют при помощи очистительных клизм.

Очистительная клизма помогает опорожнить толстую кишку и в ряде случаев разрешить непроходимость
Хирургическое лечение кишечной непроходимости
Для устранения непроходимости кишечника врач-хирург может провести либо минимально инвазивную лапароскопическую операцию, либо более сложную открытую операцию. Вид и объём оперативного вмешательства зависит от причины непроходимости и состояния пациента.
Оперативное вмешательство при кишечной непроходимости обычно состоит из двух частей:
- удаление объекта, который блокирует просвет кишечника (например, злокачественной или доброкачественной опухоли, калового или жёлчного камня, безоара) и удаление части кишки, которая может быть нежизнеспособна в результате воздействия механического препятствия или поражена злокачественной опухолью;
- соединение частей кишки, которые образовались после резекции повреждённого участка.
Если выполнить соединение кишки нельзя по причине высокого риска возможных осложнений, тогда формируют колостому. При такой операции просвет кишки выводится на переднюю брюшную стенку и каловые массы поступают в специальный мешок — калоприемник, который герметично прикрепляется вокруг колостомы. Спустя некоторое время выполняют повторную операцию, при которой колостому убирают и соединяют части кишки.
Послеоперационное восстановление может занимать несколько месяцев, основные ограничения в этот период касаются питания. Так, в зависимости от типа операции и других факторов, человек может получать только внутривенное питание в течение 2–3 дней после операции, чтобы дать кишечнику время восстановиться. Затем вводятся жидкие питательные смеси, соки и бульоны. Следующий шаг — легкоусвояемые продукты, например каши и пюре. Постепенно человек переходит на твёрдую пищу.
Профилактика кишечной непроходимости
В основе профилактики кишечной непроходимости лежит своевременная диагностика и лечение заболеваний, которые могут привести к затруднению движения кишечного содержимого. Кроме того, чтобы поддержать общее состояние здоровья, следует сбалансированно и разнообразно питаться, добавить регулярную физическую активность и поддерживать оптимальный водный баланс.
Источники
- Скворцов В. В., Тумаренко А. В., Луньков М. В. и др. Острая кишечная непроходимость // Медицинская сестра. 2015. № 6. С. 22–25.
- Острая неопухолевая кишечная непроходимость : клинические рекомендации / Минздрав РФ. 2021.
- Catena F., Simone B. de, Coccolini F., et al. Bowel obstruction: a narrative review for all physicians. World J Emerg Surg. 2019. Vol. 14(1). doi:10.1186/s13017-019-0240-7