Жировой гепатоз — самое распространённое хроническое заболевание печени. По статистике, неалкогольная жировая болезнь печени обнаруживается у 6,3–33% взрослых людей во всём мире. У пациентов с ожирением этот показатель ещё выше: он достигает 62–93%.
Пик заболеваемости как у мужчин, так и у женщин приходится на возраст 40–50 лет.
Механизм развития жирового гепатоза довольно сложный и включает факторы внешней среды (питание и физическую активность человека), особенности гормонального фона, генетические предпосылки.
При этом одним из основных триггеров болезни считается инсулинорезистентность — состояние, при котором клетки перестают реагировать на гормон инсулин: становятся к нему резистентными (нечувствительными).
Глюкоза умеет самостоятельно проникать в клетки головного мозга, почек и надпочечников, нервных волокон, сетчатки глаз — эти органы называются инсулинонезависимыми. В других клетках глюкозе нужен посредник — эту функцию и выполняет инсулин.
При инсулинорезистентности клетки игнорируют инсулин и не пропускают глюкозу внутрь себя. В результате органы и ткани не получают необходимого питания, а в крови сохраняется высокий уровень глюкозы, нарушается углеводный и липидный обмен и в организме в большом количестве образуются свободные жирные кислоты.
Они поступают в печень и повреждают там мембраны гепатоцитов ГепатоцитыКлетки печени, которые составляют от 60 до 80% её массы. Эти клетки участвуют в производстве и хранении белков, синтезе холестерина, обезвреживании токсических веществ., открывая тем самым путь для липидов.
В норме липиды должны трансформироваться в печени в другие вещества, необходимые для правильной работы пищеварительной системы. Но вместо этого они проникают внутрь гепатоцитов и накапливаются там. Ткань печени на участках жировой инфильтрации ИнфильтрацияПропитывание ткани каким-либо веществом. становится плотной и больше не может выполнять свои задачи. Развивается стеатоз — начальная стадия неалкогольной жировой болезни печени.
Со временем в печени начинается хроническое воспаление. Возникает стеатогепатит — неинфекционное воспалительное заболевание, которое без лечения может привести к фиброзу (замещению функциональной ткани печени соединительной), печёночной недостаточности, энцефалопатии (её тяжёлому осложнению) и даже к печёночной коме.
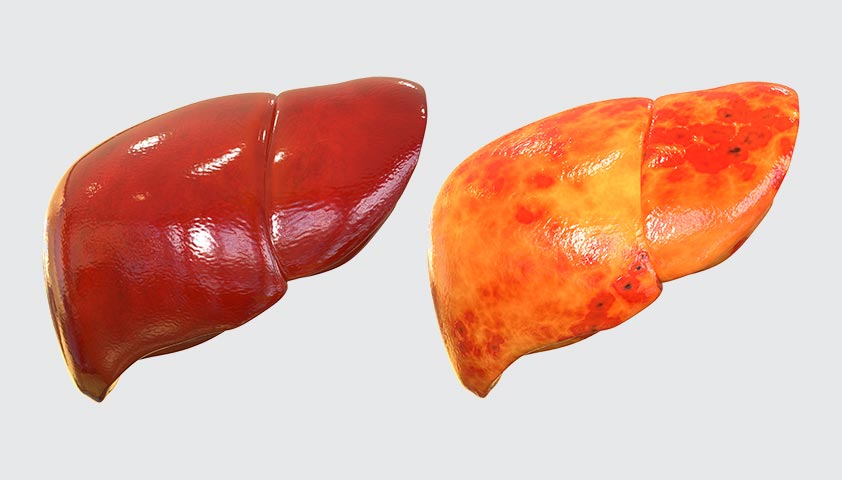
Слева — здоровая печень, справа — жировой гепатоз (неалкогольная жировая болезнь печени)
Причины и факторы риска развития жирового гепатоза (неалкогольной жировой болезни печени)
Точные причины болезни пока до конца не исследованы, но известны факторы, существенно повышающие риск развития жирового гепатоза.
Факторы риска развития НАЖБП:
- инсулинорезистентность — невосприимчивость клеток к гормону инсулину;
- метаболический синдром — комплекс нарушений, которые могут стать причиной серьёзных патологий эндокринной и сердечно-сосудистой системы (сильного ожирения, атеросклеротической болезни, инсулинорезистентности, предиабета и сахарного диабета 2-го типа);
- сахарный диабет 2-го типа;
- повышенный уровень холестерина в крови;
- артериальная гипертензия;
- генетические предпосылки (мутации в некоторых генах могут привести к неалкогольной жировой болезни печени);
- ожирение;
- малоподвижный образ жизни;
- нерациональное питание — большое количество сахара, простых углеводов и трансжиров в рационе;
- приём некоторых лекарственных препаратов — гормональных, противоопухолевых;
- редкие генетические заболевания, например болезнь Вильсона — Коновалова, при которой в организме накапливается большое количество меди;
- избыточный бактериальный рост в тонком кишечнике.

Избыточный вес — один из факторов риска развития неалкогольной жировой болезни печени
Виды жирового гепатоза (неалкогольной жировой болезни печени)
По гистологическим признакам ГистологияОдин из способов установить диагноз, при котором образцы тканей, полученных в ходе биопсии, исследуются под микроскопом. выделяют три вида НАЖБП — стеатоз, стеатогепатит и цирроз.
При стеатозе клетки печени накапливают жир, при этом их структура остаётся неизменной. При стеатогепатите структура гепатоцитов нарушается. В печени развивается хроническое воспаление. При циррозе в печени разрастается соединительная ткань и орган больше не может функционировать как следует.
Для определения активности заболевания используют классификацию, которая учитывает такие критерии, как инфильтрация ткани печени липидами, лобулярное воспаление Лобулярное воспалениеВоспаление печёночных долек — небольших (до 2,5 мм в диаметре) отделов печени. и баллонная дистрофия клеток печени (нарушение их структуры).
Каждый критерий получает определённое количество баллов. Например, отсутствие очагов воспаления в печени и изменённых гепатоцитов — это 0 баллов; 2–4 воспалительных очага и 34–66% гепатоцитов, заполненных жиром, — 6 баллов.
Максимально возможное количество баллов — 8, минимальное — 0.
В зависимости от итоговой суммы баллов можно установить, есть ли у человека стеатогепатит или нет.
Так, показатели от 0 до 3 баллов говорят о том, что стеатогепатита нет, от 3 до 5 баллов — пограничное значение, более 5 баллов — диагностируется стеатогепатит.
Симптомы жирового гепатоза (неалкогольной жировой болезни печени)
На ранней стадии жировой гепатоз часто протекает бессимптомно и обнаружить болезнь можно только случайно — при биохимическом анализе крови или во время ультразвукового исследования (УЗИ).
По статистике, чаще всего люди обращаются к врачу с симптомами заболеваний, ассоциированных с НАЖБП, — высоким давлением, ожирением, признаками сахарного диабета. В этом случае жировой гепатоз оказывается диагностической находкой.
Основные симптомы неалкогольной жировой болезни печени:
- слабость, утомляемость;
- нарушение сна;
- метеоризм;
- расстройство стула;
- тошнота;
- тяжесть и тупые боли в правом подреберье.
Осложнения жирового гепатоза (неалкогольной жировой болезни печени)
Без лечения жировой гепатоз может привести к серьёзным осложнениям, угрожающим не только здоровью, но и жизни человека.
Основные осложнения жирового гепатоза:
- цирроз печени — состояние, при котором изменяется нормальная структура органа: здоровая ткань замещается нефункциональной рубцовой;
- массивные внутренние кровотечения;
- гепатоцеллюлярная карцинома — злокачественная опухоль печени;
- печёночная недостаточность;
- печёночная кома — тяжёлое угнетение центральной нервной системы, которое развивается на фоне длительной печёночной недостаточности.
К какому врачу обращаться при симптомах жирового гепатоза
Диагностикой и лечением жирового гепатоза занимается гастроэнтеролог или гепатолог — специалист по заболеваниям печени.
На приёме врач опрашивает пациента — собирает анамнез. Затем проводит осмотр, во время которого оценивает общее состояние человека, а также изучает размер и форму его печени. Также для уточнения диагноза специалист может направить пациента на лабораторные и инструментальные исследования.
Лабораторная диагностика
Чтобы оценить состояние пациента, назначают общий (клинический) анализ крови.
Поставить диагноз помогает биохимическое исследование крови. При жировом гепатозе может быть повышен уровень печёночных ферментов АЛТ (аланинаминотрансферазы), АСТ (аспартатаминотрансферазы), а также другие показатели — гамма-ГТ, щелочная фосфатаза, общий и прямой билирубин.
Обнаружить нарушения липидного обмена помогают прицельные анализы на холестерин, триглицериды, аполипопротеины.
Исключить или подтвердить сахарный диабет — одну из возможных причин жирового гепатоза — позволяют комплексные исследования уровня глюкозы, гликированного гемоглобина и инсулина, а также глюкозотолерантный тест.
Оценить степень инсулинорезистентности помогает определение индекса HOMA-IR.
Также при подозрении на неалкогольную жировую болезнь печени рекомендуется выполнить коагулограмму — это исследование позволяет оценить свёртывающую способность крови.
Инструментальная диагностика
Один из основных методов инструментальной диагностики жирового гепатоза — УЗИ печени. Это исследование позволяет оценить размеры и структуру печени, выявить области, поражённые жировым гепатозом.
Если на УЗИ обнаружены признаки стеатоза печени, оценивают риск развития фиброза. Для этого используют расчётный индекс FIB-4.
Формула расчёта индекса:
FIB-4 = возраст пациента (лет) * АСТ (ед/л) / тромбоциты (109/л) * √ АЛТ (ед/л).
Если полученное значение меньше 1,45, то с вероятностью 90% фиброза печени нет. Значение от 1,45 до 3,25 — своего рода слепая зона. Значение выше 3,25 с большой долей достоверности указывает на выраженный фиброз.
Дополнительно пациенту могут назначить магнитно-резонансную томографию (МРТ) органов брюшной полости. Главное преимущество МРТ — возможность получить изображение органа в любой проекции.
Установить ориентировочную стадию фиброза печени помогает транзиентная эластометрия (ТЭ) — измерение эластичности печёночной ткани. Наиболее точные результаты ТЭ показывает при выраженном фиброзе. При этом исследование не позволяет оценить воспалительный процесс в печени. Также оно неинформативно у пациентов с избыточной массой тела.
Альтернатива транзиентной эластометрии — ультразвуковая эластография сдвиговой волной. Этот метод позволяет отслеживать состояние печени в динамике.
В некоторых случаях требуется провести биопсию печени. Метод позволяет оценить степень стеатоза, распространённость воспалительного процесса в органе, а также выраженность фиброзных изменений.
Лечение жирового гепатоза
Лечение жирового гепатоза комплексное. Прежде всего пациенту рекомендуют скорректировать образ жизни: отказаться от курения и употребления спиртных напитков, придерживаться принципов здорового питания, вести более активный образ жизни. Потеря даже 3–5% массы тела позволяет улучшить углеводный и жировой обмен в организме.
Также очень важно прекратить принимать лекарственные препараты, токсичные для печени (исключение — польза от их приёма превышает риск).
Препараты, которые используются для лечения жирового гепатоза:
- глюкозоснижающие (метформин);
- гиполипидемические — снижают уровень холестерина в крови.
Также в РФ и странах СНГ выделяют группу препаратов под названием «гепатопротекторы». Считается, что они способны защитить клетки печени от повреждений, однако доказательная база таких лекарств сомнительна.
Пациентам с НАЖБП и выраженным циррозом может быть показана трансплантация печени.
Прогноз жирового гепатоза
Если диагноз был поставлен на ранней стадии жирового гепатоза и лечение начато вовремя, прогноз, как правило, благоприятный. При развитии осложнений есть риск летального исхода.
Профилактика жирового гепатоза
Для профилактики жирового гепатоза достаточно вести здоровый образ жизни — сбалансированно питаться, включить ежедневную физическую активность, отказаться от употребления спиртных напитков.
Также важно следить за весом — поддерживать нормальный ИМТ (индекс массы тела).
Источники
- Силивончик Н. Н. Неалкогольная жировая болезнь печени: в фокусе фруктоза / Н. Н. Силивончик, М. В. Штонда // Гепатология и гастроэнтерология. 2021. № 5(2). С. 118–123.
- Биек А. Ю., Саитов А. Р., Добрынина И. Ю., Арямкина О. Л. Метаболически ассоциированная неалкогольная жировая болезнь печени // Вестник СурГУ. Медицина. 2021. № 3 (49). С. 14–19.
- Буеверов А. О., Богомолов П. О. Неалкогольная жировая болезнь печени без ожирения: проблема, ожидающая решения // Терапевтический архив. 2017. № 12(2). С. 226–232.
- Лазебник Л. Б. и соавт. Неалкогольная жировая болезнь печени у взрослых: клиника, диагностика, лечение. Рекомендации для терапевтов, третья версия // Экспериментальная и клиническая гастроэнтерология. 2021. № 7(7). С. 7–43.
- Алкогольная болезнь печени : клинические рекомендации / Научное общество гастроэнтерологов России, Российское научное медицинское общество терапевтов. 2019.