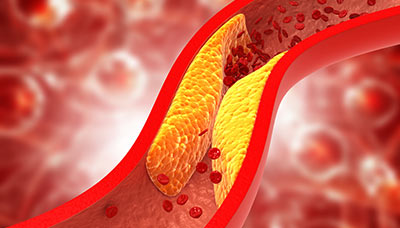
Атеросклероз — заболевание, характеризующееся образованием в стенках сосудов так называемых атеросклеротических бляшек, которые состоят из холестерина и кальция. Сосуды от этого теряют эластичность, а их просвет сужается. Кровоток при этом может значительно замедляться, и ткани начинают страдать от нехватки кислорода и питательных веществ. Как правило, такое состояние развивается довольно медленно, в течение нескольких лет.
Когда просвет артерий сужается из-за холестериновых отложений, кровоток замедляется и ткани получают меньше питания
Болезнь имеет системный характер. Это значит, что она может затрагивать сосуды по всему телу, включая сердце (коронарные артерии), мозг (церебральные артерии), почки, сосуды верхних и нижних конечностей. При этом выраженность симптомов может значительно различаться в разных частях тела: у одних людей будут сильнее изменены сосуды головного мозга или шеи, у других — верхних и нижних конечностей.
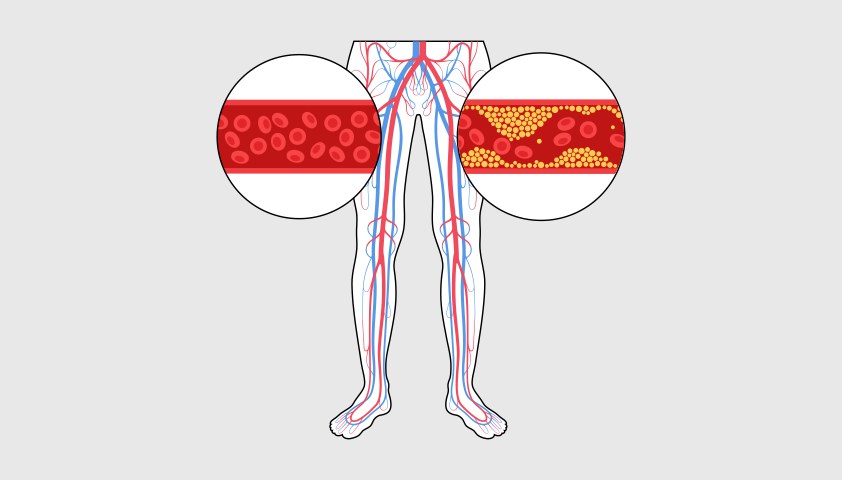
Если при болезни страдают преимущественно сосуды ног, говорят об атеросклерозе нижних конечностей. Это одна из наиболее частых форм заболевания: атеросклерозом нижних конечностей страдает каждый пятый человек старше 55 лет.
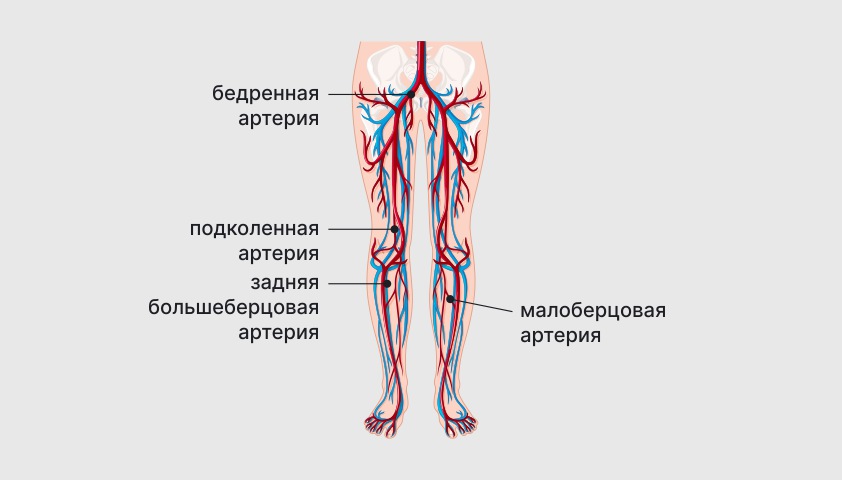
Ткани нижних конечностей питает широкая сеть артерий
Развитие атеросклероза сосудов нижних конечностей
Один из основных процессов, сопровождающих развитие атеросклероза, — повышение уровня холестерина в крови. Сам по себе холестерин неопасен — более того, он необходим для поддержания нормальной работы всего организма. Это жироподобное вещество входит в состав клеточных мембран Клеточная мембранаТончайшая оболочка, окружающая каждую клетку в организме и участвующая в её жизнедеятельности., обеспечивая их нормальное строение и функцию, участвует в производстве витамина D, некоторых гормонов (включая половые), а также жёлчных кислот (нужны для переваривания жиров).
Холестерин не растворяется в крови, поэтому не может передвигаться по организму с кровотоком самостоятельно. Роль переносчика для него выполняют липопротеины — особые молекулы, состоящие из жиров (липидов) и белков. Липопротеины различаются по размеру и плотности, и каждая разновидность вносит свой вклад в обеспечение жизнедеятельности организма. Для удобства их принято называть «хорошим» и «плохим» холестерином.
Понятием «плохой холестерин» обозначаются липопротеины низкой плотности (ЛПНП), которые доставляют вещество из печени к различным тканям. Несмотря на название, это соединение играет важнейшую роль в жизнедеятельности всего организма — именно оно используется тканями как строительный материал и участвует в производстве важнейших химических веществ. Однако если его в крови слишком много, то оно начинает откладываться на стенках артерий, формируя атеросклеротические бляшки.
Говоря про «хороший холестерин», имеют в виду липопротеины высокой плотности (ЛПВП). Они, наоборот, транспортируют излишки холестерина от тканей, в том числе артерий, обратно к печени, где вещество перерабатывается и выводится из организма.
Таким образом, на формирование атеросклероза влияет не само присутствие холестерина в организме, а его дисбаланс: повышение уровня ЛПНП и снижение ЛПВП.
Ещё один процесс, играющий ключевую роль в развитии атеросклероза, — повреждение эндотелия, тонкого слоя клеток, который выстилает внутреннюю поверхность кровеносных сосудов и сердца. На его целостность влияет множество факторов, от воспалительных процессов, вызванных аутоиммунными заболеваниями, и уровня глюкозы в крови до курения.
При повреждении эндотелия проницаемость стенки сосудов увеличивается — образно говоря, стенка становится не гладкой, а более фактурной или даже пористой. В таких условиях холестерину проще налипать на неё, цепляясь за микроскопические неровности.
В ответ на этот процесс к месту скопления холестериновых отложений направляются клетки иммунной системы макрофаги. Их задача — поглотить, а затем утилизировать чужеродные вещества (такой процесс называется фагоцитозом). В норме это позволяет очистить сосуды, удалив холестериновые отложения с их стенок. Однако, если таких отложений слишком много, макрофаги не могут с ними справиться. Иммунные клетки накапливают липиды внутри себя и превращаются в так называемые пенистые клетки, добавляя объёма бляшкам и способствуя утолщению стенок артерий.
Помимо холестерина и иммунных клеток, бляшки состоят и из других элементов, в том числе кальция и соединительной ткани. Воспаление и повреждение сосудистой стенки, вызванные накоплением холестерина, активизируют процесс кальцинации. Это естественная реакция организма на воспаление и попытка «залечить» повреждённые ткани. Соединительная ткань также формируется в бляшке в ответ на воспаление. Все эти элементы делают отложения твёрдыми и объёмными. Бляшки утолщают стенку артерии, сужая её просвет и ухудшая эластичность сосуда, что ведёт к нарушению нормального кровотока.
Причины атеросклероза нижних конечностей
Как правило, причиной атеросклероза становится сочетание сразу нескольких факторов, в первую очередь нарушение принципов здорового образа жизни.
Значимую роль в формировании атеросклеротических отложений играет нерациональное питание. Если человек регулярно ест продукты, содержащие большое количество насыщенных жиров, это способствует повышению уровня «плохого» холестерина (ЛПНП) в крови. Именно из его излишков формируются атеросклеротические бляшки.
Среди наиболее распространённых продуктов, содержащих такие вещества, — жирная свинина и говядина, сливочное масло, сметана, сыр, цельное молоко и сливки. Отдельно выделяют колбасные изделия и полуфабрикаты (ветчина, сосиски, пельмени, котлеты промышленного производства). В них часто содержатся не только насыщенные жиры, но и трансжиры, которые образуются в процессе гидрогенизации ГидрогенизацияГидрогенизация — это химический процесс, который позволяет придать растительному маслу твёрдую текстуру, чтобы его было удобнее хранить и использовать в готовке. При этом меняется не только консистенция, но и химический состав масла — в нём образуются вредные для здоровья трансжиры. Пример такого продукта — маргарин. растительных масел. Трансжиры способствуют повышению уровня «плохого» холестерина (ЛПНП) и снижению уровня «хорошего» холестерина (ЛПВП) в крови, что увеличивает риск формирования атеросклеротических бляшек.
Кроме того, в состав многих полуфабрикатов входят различные консерванты, усилители вкуса и другие добавки, которые могут негативно влиять на обмен веществ и способствовать развитию ожирения и сердечно-сосудистых заболеваний.
Помимо перечисленных продуктов, негативно влияют на состояние сосудов продукты с высоким содержанием простых углеводов: кондитерские изделия, сладкая газировка, белый хлеб. Они способствуют развитию ожирения и диабета 2-го типа, тем самым повышая риск атеросклероза.
Помимо питания, на концентрацию холестерина в крови влияют и другие аспекты образа жизни, в том числе недостаточное количество физических нагрузок. Если человек мало двигается, его обмен веществ замедляется. Это приводит к накоплению жиров, в том числе холестерина. Концентрация липопротеинов низкой плотности в крови возрастает, а липопротеинов высокой плотности, наоборот, становится меньше, что способствует отложению холестерина в артериях. Замедление кровообращения и увеличение количества висцерального жира Висцеральный жирТип жировой ткани, который располагается внутри брюшной полости и окружает внутренние органы — желудок, печень и кишечник. также способствуют образованию атеросклеротических бляшек, ухудшая здоровье сосудов.
Курение, как активное, так и пассивное, значительно повышает риск атеросклероза. Табачный дым содержит токсичные вещества, которые провоцируют воспаление и повреждение сосудистой стенки. В результате внутренняя поверхность сосудов становится менее гладкой и жировые отложения быстрее оседают на ней, формируя бляшки.
На качество сосудов, а значит и вероятность скопления на их стенках холестериновых бляшек, влияют некоторые хронические заболевания, например гипертония или сахарный диабет. При повышенном давлении крови стенки артерий повреждаются: на них образуются микротрещины, рубцы. Благодаря таким неровностям холестерину проще цепляться за поверхность и налипать на неё, формируя отложения. При сахарном диабете процесс отложения холестериновых бляшек также усугубляется. Глюкоза, в большом количестве содержащаяся в крови, вступает во взаимодействие с белками, из которых состоят стенки сосудов, приводя к их повреждению. Как и при гипертонии, артерии становятся более восприимчивыми к отложению холестерина. Кроме того, диабет часто сопровождается нарушением липидного обмена, при котором концентрация «плохого» холестерина (ЛПНП) и триглицеридов повышается, а «хорошего» (ЛПВП) — снижается. Такие изменения ускоряют атеросклеротические процессы.
Факторы риска атеросклероза артерий нижних конечностей:
- неправильное питание. Избыток холестерина, поступающего с нездоровой пищей, приводит к формированию отложений в артериях;
- возраст старше 50 лет. Риск развития атеросклероза увеличивается из-за естественных процессов старения, влияющих на состояние сосудов, обмен веществ и здоровье в целом;
- мужской пол. Мужчины имеют более высокий риск развития атеросклероза, особенно в молодом и среднем возрасте;
- гипертония. Повышенное давление крови приводит к повреждению сосудистой стенки, способствуя формированию атеросклеротических бляшек;
- сахарный диабет. Высокий уровень глюкозы в крови провоцирует воспаление сосудистой стенки, тем самым повышая вероятность образования бляшек;
- хронические воспалительные заболевания. Некоторые аутоиммунные заболевания, например ревматоидный артрит, увеличивают риск атеросклероза из-за хронического воспаления;
- ожирение. Избыточный вес негативно влияет на обмен веществ и состояние сосудов, повышает уровень глюкозы в крови и артериальное давление;
- малоподвижный образ жизни. Недостаток физической активности ухудшает кровообращение и способствует развитию атеросклероза;
- курение, в том числе пассивное. С табачным дымом в организм попадают вещества, которые повреждают стенки артерий, ускоряя развитие атеросклероза;
- наследственная предрасположенность. Атеросклероз или сердечно-сосудистые заболевания у близких родственников указывают на повышенный риск развития болезни.
Симптомы атеросклероза сосудов нижних конечностей
Атеросклероз сосудов нижних конечностей может проявляться рядом симптомов, которые варьируются от лёгких до тяжёлых и обычно обостряются по мере прогрессирования заболевания.
Один из наиболее частых признаков болезни — боли и дискомфорт в ногах. На ранних стадиях это могут быть боль, судороги, онемение, ощущение усталости, особенно в области икр, которые появляются на фоне длительной ходьбы и стихают после отдыха. Эти симптомы появляются из-за ухудшения кровоснабжения тканей.
Для атеросклероза нижних конечностей характерен такой симптом, как перемежающаяся хромота. Это состояние возникает из-за нарушения кровотока в артериях и проявляется в виде боли и дискомфорта при физической нагрузке (как правило, при ходьбе или беге), так как в движении мышцам ног необходимо гораздо больше кислорода, чем в покое, а при атеросклерозе кровоток ограничен. Когда человек останавливается и даёт мышцам отдохнуть, болезненные ощущения обычно уменьшаются, так как потребность в кислороде снижается. Однако при возобновлении физической активности симптомы могут вернуться.
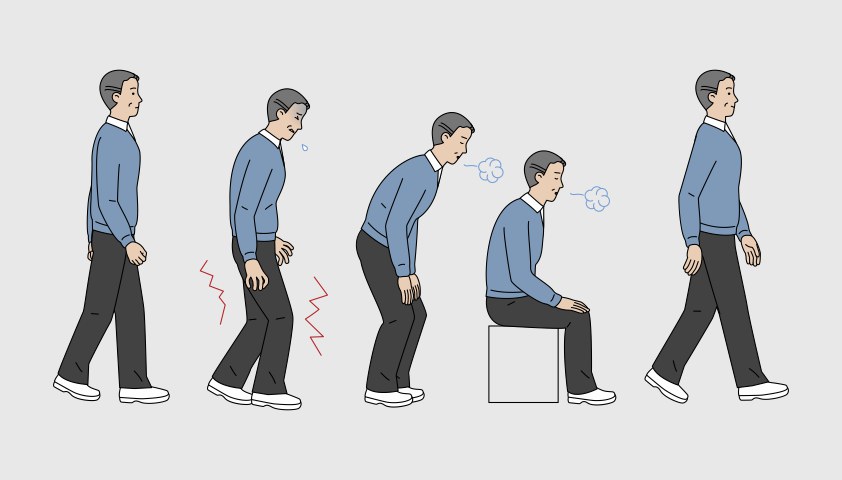
Перемежающаяся хромота — типичный ранний симптом атеросклероза. Она появляется на фоне нагрузки и проходит после отдыха
Помимо болей, пациент может заметить изменение цвета кожи на ногах: у некоторых она бледная или синюшная, у других красная. Кроме того, из-за нарушения питания кожа становится более тонкой, сухой и блестящей, а рост волос на ней замедляется или полностью прекращается.

Если у человека часто бывают холодными стопы, это говорит об ухудшении кровообращения, в том числе и на фоне атеросклероза
В более тяжёлых случаях симптомы усугубляются. Боль в ногах появляется не только при долгой ходьбе, но и в состоянии покоя, в том числе ночью. На коже могут развиваться трофические язвы — болезненные ранки, которые появляются без видимых причин или при незначительном внешнем воздействии и долго не заживают. Недостаточное кровоснабжение замедляет процесс заживления и может привести к дальнейшему распространению инфекции, увеличивая риск гангрены (отмирания тканей).
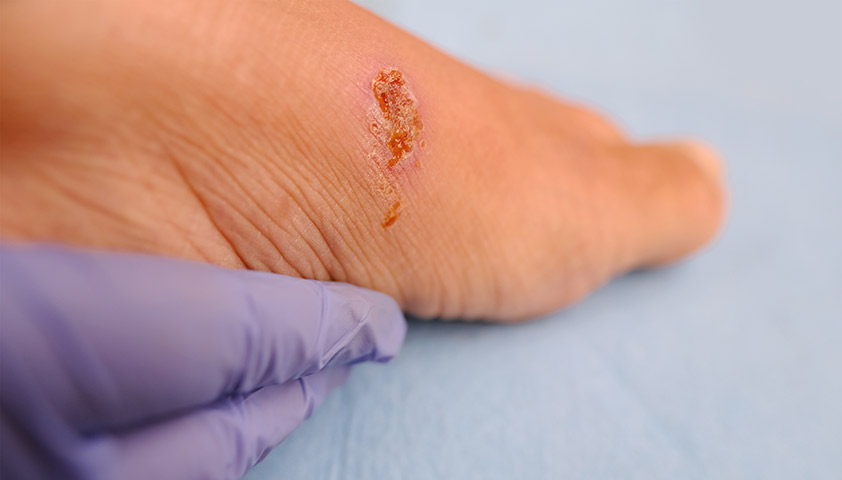
Трофические язвы часто локализуются на стопах, где кожа подвергается наибольшему давлению, например от контакта с обувью
Такие проявления атеросклероза возникают постепенно, и человек может долгое время не придавать им значения. Людям, входящим в группу риска по атеросклерозу, важно регулярно осматривать ноги, а при любых перечисленных симптомах — обращаться к врачу, чтобы пройти обследование и при необходимости вовремя начать лечение.
Ещё один возможный симптом атеросклероза — потеря чувствительности или покалывание в ногах. Он возникает из-за ухудшения кровообращения, которое приводит к недостаточному питанию и снабжению кислородом нервных волокон в нижних конечностях. В результате передача нервных импульсов искажается и человек может испытывать онемение, жжение или покалывание в ногах без какого-либо внешнего воздействия. Симптомы часто усиливаются ночью и могут значительно ухудшать сон и общее качество жизни пациента.
Снижение чувствительности в ногах повышает риск трофических язв: человек может долго не замечать повреждений на коже.
У мужчин атеросклероз нижних конечностей иногда сопровождается эректильной дисфункцией, это связано с нарушением кровотока в области таза и половых органов. Такой симптом может служить ранним признаком атеросклероза и других сердечно-сосудистых заболеваний.
Бессимптомное течение атеросклероза
Атеросклероз в течение нескольких лет может развиваться бессимптомно или сопровождаться неспецифическими признаками, которые не вызывают беспокойства и опасений у пациента. Это объясняется тем, что сужение артерий из-за атеросклеротических бляшек происходит постепенно и кровоток хоть и ухудшается, но остаётся достаточным, чтобы не вызывать ощутимых проявлений болезни.
При этом разрушительные процессы продолжают активно развиваться. В результате, когда сужение артерий достигает критической степени и симптомы становятся более заметными, заболевание уже тяжело поддаётся лечению, а риск опасных для жизни осложнений значительно возрастает.
Стадии атеросклероза сосудов нижних конечностей
Выделяют четыре стадии атеросклероза нижних конечностей: асимптомное течение, перемежающаяся хромота (по названию основного проявления), критическая ишемия и острая ишемия.
На первой стадии, при асимптомном течении болезни, бляшки уже начинают формироваться, но значимого нарушения кровообращения ещё нет, поэтому клинически болезнь практически никак себя не проявляет, а человек уверен, что он здоров.
Вторая стадия (перемежающаяся хромота) сопровождается значительными изменениями в артериях. Они провоцируют ощутимое нарушение кровообращения, которое организм ещё способен компенсировать в состоянии покоя. Поэтому большинство симптомов появляются на фоне физических нагрузок, когда мышцы требуют гораздо больше питания.
Третья стадия характеризуется критической нехваткой кислорода (ишемией) в конечностях. Компенсаторные механизмы уже неспособны предотвратить недостаток питания клеток, и их жизнедеятельность нарушается. Ситуацию ухудшает присоединение местной инфекции и высвобождение токсинов в ходе борьбы иммунной системы с бактериями.
Отдельной стадией считается острая ишемия конечности. Это состояние возникает, когда артерия, уже страдающая от атеросклероза, полностью или частично закупоривается тромбом — сгустком крови, который постепенно скапливается поверх атеросклеротических бляшек. Если тромб полностью перекрывает просвет артерии, кровь перестаёт поступать в соответствующую часть конечности и это может привести к отмиранию ткани из-за недостатка кислорода и питательных веществ.
Диагностика. К какому врачу обратиться
При подозрении на атеросклероз нижних конечностей следует обратиться к врачу-флебологу или сосудистому хирургу. Эти специалисты занимаются диагностикой и лечением заболеваний сосудов, в том числе вызванных атеросклеротическими изменениями.
Первичная диагностика атеросклероза нижних конечностей включает в себя несколько этапов: осмотр, сбор анамнеза, анализ семейной истории болезни и образа жизни пациента. Такой подход позволяет оценить симптомы и факторы риска заболевания, а также исключить другие возможные причины симптомов.
Во время обследования врач оценивает внешние признаки, которые могут указывать на атеросклероз: осматривает нижние конечности на предмет изменения цвета и состояния кожи, а также определяет пульсацию сосудов, совместно с пациентом определяет выраженность дискомфорта или боли.
Прямо во время приёма врач может провести ряд исследований — измерить артериальное давление на нижних конечностях, провести тест на беговой дорожке.
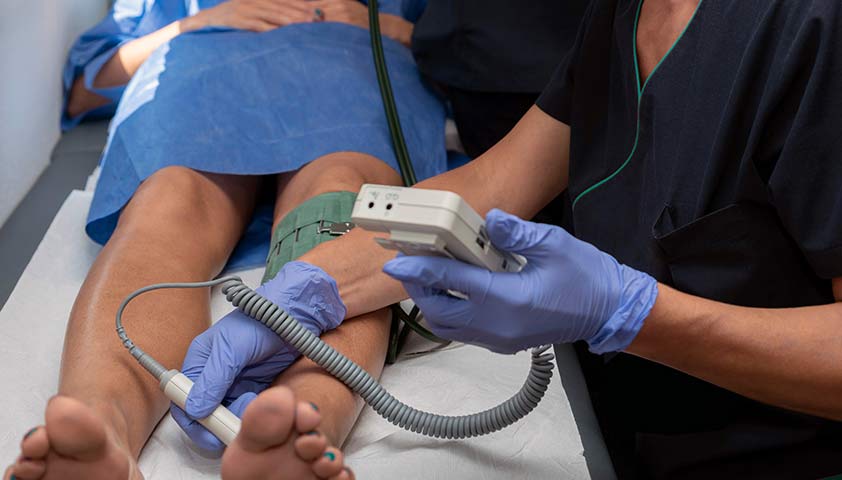
Измерение артериального давления на нижних конечностях
Лабораторная диагностика атеросклероза нижних конечностей
Чтобы оценить общее состояние здоровья пациента и факторы риска атеросклероза, а также подобрать наиболее эффективную стратегию лечения проводят лабораторную диагностику. Как правило, она включает в себя несколько ключевых анализов крови.
Анализ уровня холестерина и липидного профиля позволяет определить риск развития атеросклероза.
Маркеры воспаления, в том числе С-реактивный белок (СРБ), используются для оценки системных воспалительных процессов, которые могут способствовать развитию атеросклероза.
Анализы на глюкозу и гликированный гемоглобин используются для оценки уровня сахара в крови и позволяют выявить сахарный диабет или предрасположенность к нему. Это заболевание тесно связано с развитием атеросклероза.
Исследование концентрации фибриногена (белка, участвующего в свёртывании крови) требуется при оценке риска атеросклероза и его осложнений.
Помимо этого, врач может назначить биохимический анализ крови, чтобы исключить нарушения работы почек и печени — органов, играющих важную роль в липидном обмене.
Инструментальная диагностика атеросклероза нижних конечностей
Чтобы точно определить место и степень изменения сосудов, а также их структуру и функциональное состояние, применяют инструментальные методы диагностики.
Одно из наиболее распространённых исследований — ультразвуковая доплерография. Это простой и доступный метод, который позволяет оценить кровоток в артериях и венах. С помощью исследования врач может выявить участки сужения или закупорки сосудов, а также определить скорость кровотока.
Ещё один распространённый способ визуализации — ангиография, рентгенологическое исследование сосудов с применением контрастного вещества. Метод позволяет получить высокоточные изображения сосудов, что делает его информативным как для обнаружения атеросклеротических бляшек и оценки степени сужения просвета артерий, так и для подбора оптимального плана лечения.
В некоторых случаях для оценки степени атеросклеротических изменений используются компьютерная томография (КТ) и магнитно-резонансная ангиография (МРА).
Дифференциальная диагностика
Атеросклероз составляет до 80% (а у мужчин — до 90%) случаев всех хронических заболеваний артерий нижних конечностей. Однако в некоторых случаях сходные симптомы могут быть вызваны другими нарушениями. Чтобы подобрать верное лечение, врач проводит дифференциальную диагностику, учитывая различные возможные причины симптомов.
Одно из таких заболеваний — эндартериит. Оно характеризуется воспалительным процессом в сосудах, который приводит к их сужению и блокировке. Как правило, оно встречается у молодых мужчин, основная причина его развития — курение.
В некоторых случаях сходные симптомы вызывают злокачественные заболевания сосудов, например облитерирующий тромбангиит (болезнь Бюргера). В этом случае симптомы, как правило, проявляются на отдельных участках ног, то есть имеют сегментарный характер.
Причиной клинических проявлений, похожих на атеросклероз, могут быть воспалительные процессы аутоиммунного характера, например неспецифический аортоартериит (болезнь Такаясу).
За симптомами атеросклероза могут стоять невропатические нарушения, например болезнь Рейно. В основе таких заболеваний — изменения работы нервных волокон, которые приводят к спазмам сосудов с последующим нарушением циркуляции крови.
Ещё одно заболевание, которое может иметь сходные симптомы (нарушение чувствительности в конечностях, долгое заживление ран), — диабетическая ангиопатия. Это осложнение, которое возникает при длительном течении сахарного диабета.
Лечение атеросклероза сосудов нижних конечностей
При атеросклерозе нижних конечностей применяются консервативные и хирургические методы лечения. Врач принимает решение о способе терапии исходя из степени повреждения сосудов, тяжести симптомов, общего состояния пациента и его индивидуальных особенностей здоровья.
Например, если человек, помимо атеросклероза, страдает другими хроническими заболеваниями, такими как тяжёлые нарушения свёртываемости крови, или есть высокий риск аллергических реакций на контрастные вещества, то хирургические процедуры ему могут быть противопоказаны. В таких случаях прибегают к консервативным методам лечения, даже если есть показания для операции.
Консервативное лечение
На ранних стадиях, когда атеросклероз ещё не привёл к значительным структурным изменениям в сосудах, обычно применяется консервативное лечение. Если симптомы незначительные или и вовсе отсутствуют, терапия направлена на то, чтобы устранить факторы риска дальнейшего развития болезни, например дисбаланс холестерина или повреждения сосудистой стенки.
Так как многие из этих факторов напрямую связаны с образом жизни, в первую очередь требуется коррекция питания и физической активности, контроль веса и исключение вредных привычек.
Диета при атеросклерозе направлена на то, чтобы снизить употребление насыщенных жиров, то есть «плохого» холестерина. Он в больших количествах содержится в жирных молочных продуктах и красном мясе, жареных блюдах, полуфабрикатах и фастфуде. Параллельно с их сокращением в рационе рекомендуется добавить продукты, содержащие полезные, ненасыщенные жиры — это омега-3 жирные кислоты, которые содержатся в жирной рыбе, орехах, оливковом и льняном масле.
Чтобы поддержать работу печени — а именно в этом органе происходит синтез и метаболизм большинства липидов, включая холестерин, — важно также ограничить употребление простых углеводов (выпечки, десертов) и в целом следить за калорийностью блюд. Помимо этого, рекомендуется есть больше овощей и фруктов. Они содержат много полезной для пищеварения клетчатки, а также витамины и антиоксиданты — эти вещества делают клетки более устойчивыми к повреждению.

Овощи и фрукты содержат клетчатку. Она помогает поддерживать здоровый вес, что положительно влияет на баланс холестерина в организме
Снижению риска атеросклероза или замедлению его прогрессирования способствуют регулярные физические упражнения: ходьба, плавание, катание на велосипеде. Они помогают укреплять сосуды и защищать их от повреждения, способствуют здоровому весу, позволяют нормализовать уровень сахара в крови и очень важны для нормальной работы печени.
Курение — один из основных факторов риска развития атеросклероза. Отказ от этой привычки снижает вероятность заболевания или тяжесть осложнений на его фоне.
Важно понимать, что без соблюдения этих рекомендаций медикаментозное лечение не будет эффективным, а риск опасных осложнений сохранится.
Лекарственная терапия атеросклероза обычно включает приём статинов — препаратов, которые снижают уровень «плохого» холестерина в крови и помогают замедлить процесс образования бляшек в артериях.
В некоторых случаях применяются фибраты — препараты, которые активируют рецепторы, отвечающие за обмен липидов в печени. Они способствуют уменьшению выработки «плохого» и увеличению «хорошего» холестерина, тем самым препятствуя ухудшению состояния сосудов.
Врач также может прописать препараты, уменьшающие воспаление в сосудах.
Помимо этого, назначают терапию для лечения других хронических заболеваний, которые могут усугублять атеросклероз и повышать риск осложнений. В первую очередь это лекарства для снижения давления и уровня глюкозы в крови.
Хирургическое лечение
При выраженных структурных изменениях сосудов, когда артерии в значительной степени повреждены, а симптомы нарушения кровообращения не купируются при помощи лекарственных средств и коррекции образа жизни, требуется хирургическое лечение. Оно может быть плановым или экстренным: срочная операция может понадобиться, если есть угроза жизни или потери конечности.
Существует несколько вариантов оперативного лечения, они отличаются по степени инвазивности: одни требуют минимальной подготовки и реабилитации, другие — более основательной. Метод лечения врач выбирает, основываясь на стадии болезни и индивидуальных особенностях здоровья пациента.
Наименее инвазивными считаются эндоваскулярные методы — манипуляции, проводимые внутри сосудов при помощи катетера и других небольших инструментов, вводимых к месту блокировки артерии через кровеносные сосуды.
Один из наиболее распространённых эндоваскулярных методов — ангиопластика с последующим стентированием. Во время этой процедуры в сосуд вводится катетер со стентом (металлической сеткой). В месте сужения стент расширяется и восстанавливает нормальный просвет артерии и, как следствие, кровоток.
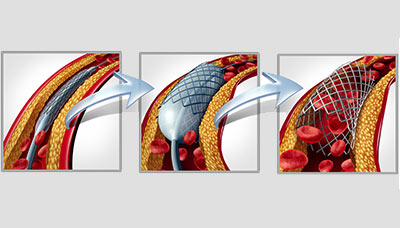
Стентирование артерии
Ещё один эффективный эндоваскулярный метод — тромбэктомия. Используя катетер, врач удаляет из сосуда тромбы и бляшки, восстанавливая проходимость сосуда и нормальную циркуляцию крови.
К более сложным хирургическим операциям для лечения атеросклероза нижних конечностей относятся эндартерэктомия, байпас-пластика и ампутация.
При эндартерэктомии удаление бляшек проводится вместе с повреждённой частью артерии. Доступ к оперируемому участку осуществляется через разрез на коже. Шунтирование сосудов предполагает создание пути для крови в обход заблокированного сосуда с использованием трансплантата. Если артерия полностью блокирована, нарушается питание тканей, возникает ишемия и некроз, в некоторых случаях этот процесс необратим и конечность или часть конечности сохранить невозможно, может потребоваться ампутация — удаление части или всей ноги. Такая операция проводится, чтобы остановить дальнейшее отмирание тканей на фоне отсутствия кровоснабжения в них и предотвратить интоксикацию организма, которую вызывают некротизированные ткани и продукты распада.
Важно помнить, что хирургическое лечение без коррекции образа жизни не принесёт желаемого результата. Если человек после операции продолжит есть вредную еду, мало двигаться или курить, заболевание продолжит развиваться и в дальнейшем может потребоваться оперативное лечение другого участка сосудов.
Реабилитация после операции
В зависимости от сложности хирургической операции, период восстановления может занимать от нескольких недель до нескольких месяцев. После менее инвазивных эндоваскулярных вмешательств пациенты часто восстанавливаются быстрее, в то время как более сложные виды хирургических операций, такие как эндартерэктомия, могут требовать длительной реабилитации. Однако время восстановления зависит и от множества других факторов, в том числе индивидуальной реакции пациента на хирургическое вмешательство и соблюдения послеоперационных рекомендаций врача.
Программа реабилитации для каждого пациента будет своей: врач подбирает комплекс мер, основываясь на стадии болезни, общем состоянии здоровья и других факторах.
Всем пациентам после операции рекомендуется постепенное восстановление физической активности. Упражнения, подобранные врачом, помогают укрепить мышцы, улучшить циркуляцию крови и восстановить подвижность конечностей.
В помощь лечебной физкультуре назначают массаж и физиотерапевтические процедуры — они способствуют восстановлению функциональности конечности, ускоряют заживление тканей и помогают уменьшить боль.
Помимо этого, после операции следует регулярно посещать врача, чтобы он контролировал процесс восстановления. Это позволит отслеживать состояние здоровья и вовремя выявить возможные осложнения.
Осложнения атеросклероза сосудов нижних конечностей
Атеросклероз сосудов нижних конечностей постепенно прогрессирует и со временем может привести к опасным и даже жизнеугрожающим осложнениям.
Если недостаток кровоснабжения нижних конечностей становится существенным и продолжительным, это может привести к развитию некроза (отмирания) тканей. Это происходит из-за недостатка кислорода и питательных веществ, необходимых для жизнедеятельности клеток. Пострадавшие ткани начинают некротизироваться, приобретая чёрный оттенок. Если такую ткань не удалить, создаётся благоприятная среда для быстрого размножения бактерий. При этом инфекция может распространиться на близлежащие ткани или даже вызвать заражение крови.
Некроз требует немедленного медицинского вмешательства.
Ещё одно опасное осложнение атеросклероза — тромбоз, то есть образование сгустка крови внутри кровеносного сосуда. Тромб может сформироваться на поверхности атеросклеротической бляшки и дополнительно сузить сосуд, до полного закрытия просвета.
Эмболия — состояние, когда тромб отделяется от стенки артерии и перемещается по кровотоку, приводя к блокировке других жизненно важных сосудов, например сердца, лёгких или головного мозга. Эмболия может привести к инфаркту, инсульту и другим опасным для жизни состояниям.
Прогноз атеросклероза сосудов нижних конечностей
Атеросклероз — прогрессирующее заболевание, которое без своевременного и адекватного лечения может привести к ряду жизнеугрожающих последствий. При этом, если человек своевременно обратился к врачу, состояние сосудов можно значительно улучшить, а риск опасных осложнений — снизить.
Прогноз атеросклероза сосудов нижних конечностей зависит от того, на какой стадии заболевания человек начал получать лечение. На ранних стадиях, когда атеросклероз не привёл к значительным структурным изменениям в сосудах, прогноз обычно более благоприятный, а коррекции образа жизни и консервативного лечения может быть достаточно, чтобы избежать опасных последствий. Если заболевание диагностировано на более поздних стадиях, прогноз существенно ухудшается.
Помимо этого, на прогноз влияет общее состояние здоровья пациента. Сопутствующие хронические заболевания, например сахарный диабет или гипертония, могут значительно повысить риск осложнений.
Коррекция образа жизни, включая диету, физическую активность и отказ от вредных привычек, положительно влияет на прогноз заболевания.
Профилактика атеросклероза артерий нижних конечностей
Важную роль в поддержании здоровья сосудов и предотвращении развития атеросклероза играет здоровый образ жизни. Правильное питание, умеренные, но регулярные физические нагрузки, контроль веса значительно снижают риск развития атеросклероза и его осложнений.
Чтобы поддержать здоровье сердечно-сосудистой системы, стоит особое внимание уделить работе со стрессом: заниматься медитацией, йогой или дыхательными практиками, работать с психологом.
Вовремя заметить предпосылки болезни и предотвратить её на ранних стадиях, когда она ещё не привела к необратимым изменениям, позволяет ранняя диагностика. Поэтому важно регулярно посещать врача и сдавать анализы.
Особое внимание следует уделить лечению других хронических заболеваний, даже если они пока не вызывают каких-либо значимых симптомов. В первую очередь это касается гипертонии и сахарного диабета.
Источники
- Заболевания артерий нижних конечностей : клинические рекомендации / Минздрав РФ. 2016.
- Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей / Ассоциация сердечно-сосудистых хирургов России, Российское общество ангиологов и сосудистых хирургов, Российское общество хирургов, Российское кардиологическое общество, Российская ассоциация эндокринологов. М., 2019.
- Национальные рекомендации по ведению пациентов с заболеваниями артерий нижних конечностей /Российское общество ангиологов и сосудистых хирургов, Ассоциация сердечно-сосудистых хирургов России, Российское научное общество рентгенэндоваскулярных хирургов и интервенционных радиологов, Всероссийское научное общество кардиологов, Ассоциация флебологов России. М., 2013.
- Дифференциальная диагностика синдрома хронической артериальной ишемии : методические указания к практическим занятиям / Уральский государственный медицинский университет. Екатеринбург, 2018.